Natalia Dahlke
Koordynatorka pacjenta
+48 532 472 150
Pon-pt: 9.00 – 17.00
Nie masz pewności odnośnie diagnozy lub optymalnej ścieżki leczenia?
 Umów wizytę
Umów wizytę


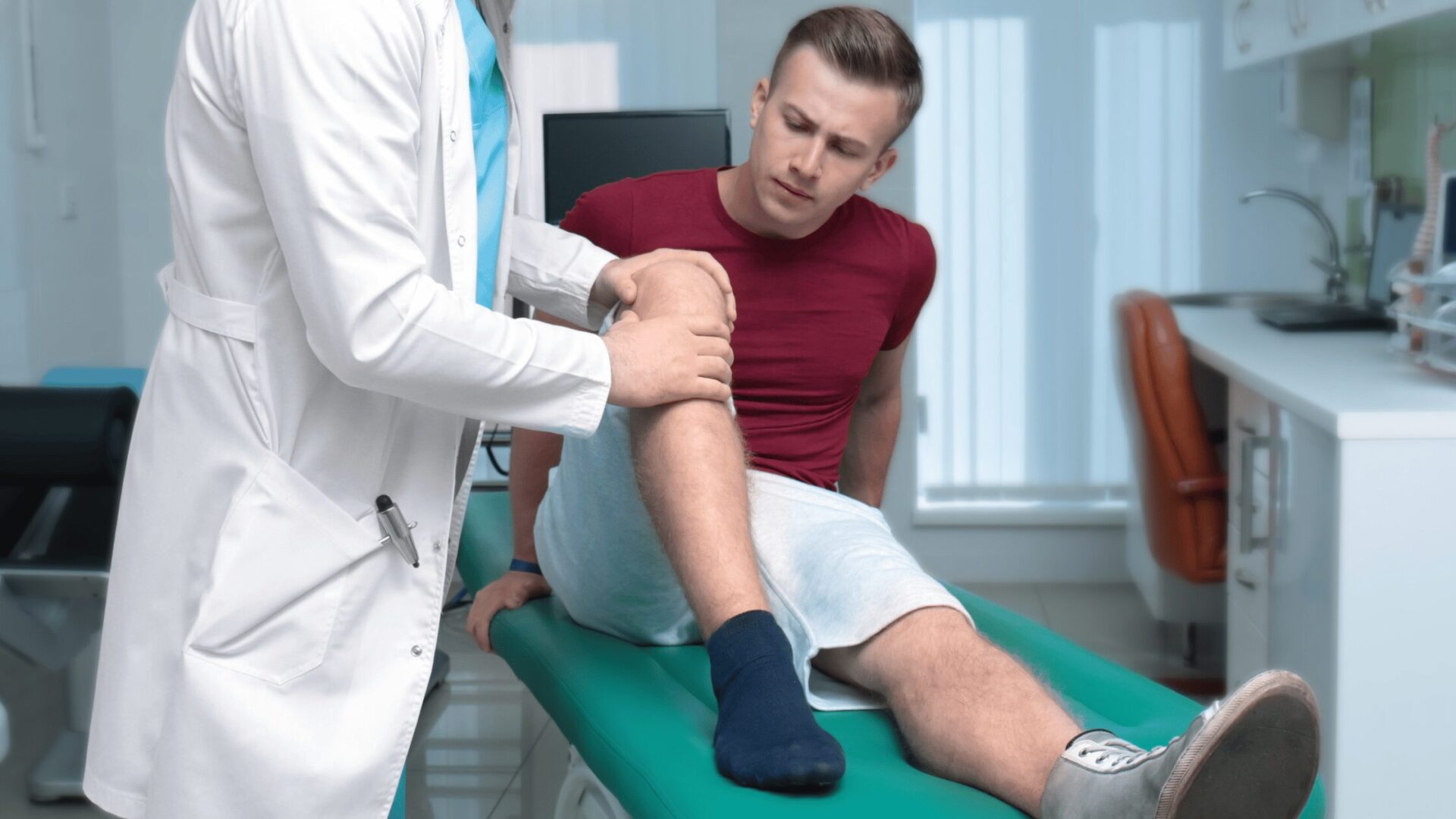
Zaburzenia chodu u osób starszych to jeden z najczęstszych problemów wpływających na samodzielność i jakość życia po 65. r.ż. Aby zmniejszyć ryzyko upadków i ich poważnych konsekwencji, warto szybko zająć się diagnostyką i leczeniem tego stanu.
Zaburzenia chodu u osób starszych – co to znaczy?
O zaburzeniach chodzenia mówimy wtedy, gdy zmienia się sposób poruszania, tempo chodu, długość kroku lub stabilność. U seniorów objawy mogą pojawiać się stopniowo i długo pozostawać niezauważone. Warto też podkreślić, że problemy z chodzeniem u osób starszych nie są naturalną częścią starzenia się. Wyraźne zaburzenia zawsze mają konkretną przyczynę i wymagają diagnostyki. Do typowych sygnałów ostrzegawczych należą:
skrócenie kroku;
szuranie stopami;
trudności z utrzymaniem równowagi;
spowolnienie tempa chodu.
W niektórych przypadkach starsza osoba całkowicie przestaje chodzić samodzielnie.
Skąd się biorą problemy z chodzeniem u starszej osoby? Przyczyny zaburzeń chodu
Problemy z chodzeniem w starszym wieku mogą mieć różnorodne podłoże. Najczęściej wynikają z nakładania się kilku czynników jednocześnie.
Choroby neurologiczne – choroba Parkinsona objawia się drobnymi, szurającymi krokami i trudnościami z rozpoczęciem ruchu. Przebyte udary mózgu również mogą powodować, że starsza osoba nie może chodzić stabilnie.
Choroby układu ruchu – zwyrodnienia stawów biodrowych i kolanowych czy osteoporoza prowadzą do bólu i ograniczenia ruchomości. Ból zmienia wzorzec chodu i pogłębia niestabilność.
Osłabienie mięśni – wraz z wiekiem masa mięśniowa stopniowo się zmniejsza. Dotyczy to szczególnie mięśni nóg odpowiedzialnych za stabilizację kolan i bioder. Słabsze mięśnie nie są w stanie zapewnić prawidłowej kontroli ruchu podczas chodzenia, co prowadzi do chwiejności i niepewnego stawiania kroków.
Zaburzenia sensoryczne – pogorszenie wzroku, zaburzenia równowagi związane z chorobami ucha wewnętrznego oraz neuropatia obwodowa zmniejszają ilość informacji, jakie mózg otrzymuje o położeniu ciała w przestrzeni.
Leki i polipragmazja – stosowanie wielu preparatów jednocześnie zwiększa ryzyko zaburzeń równowagi i upadków. Leki nasenne, przeciwlękowe, obniżające ciśnienie czy przeciwdepresyjne mogą powodować zawroty głowy i osłabienie koordynacji.
Spadki ciśnienia tętniczego – hipotonia ortostatyczna, czyli nagły spadek ciśnienia przy wstawaniu, dotyka wielu seniorów. Efektem są zawroty głowy, mroczki przed oczami i chwiejność chodu.
Do jakiego lekarza się udać, jeśli starsza osoba nie może chodzić? Diagnostyka
Gdy pojawiają się problemy z chodzeniem u starszej osoby, pierwszym krokiem powinien być kontakt z lekarzem pierwszego kontaktu. W zależności od przyczyn lekarz może skierować pacjenta do neurologa, ortopedy, geriatry lub rehabilitanta. Diagnostyka obejmuje:
badanie fizykalne z oceną chodu;
badanie siły mięśniowej i czucia;
w razie potrzeby badania obrazowe, badania krwi oraz testy równowagi.
Jak leczyć zaburzenia chodu u osób starszych?
Nie istnieje jedno uniwersalne rozwiązanie – leczenie zaburzeń chodu zależy przede wszystkim od przyczyny. Skuteczna terapia wymaga indywidualnego podejścia, a często również połączenia kilku metod.
Leczenie przyczynowe – najważniejsze jest leczenie źródła problemu. Właściwie dobrana farmakoterapia w chorobie Parkinsona czy endoprotezoplastyka biodra mogą diametralnie poprawić sposób chodzenia.
Leki – przegląd stosowanych preparatów z lekarzem to jedno z prostszych, a jednocześnie skuteczniejszych działań. Modyfikacja leków pogarszających równowagę czy suplementacja witaminy D i wapnia mogą przynieść wyraźną poprawę.
Dieta – warto zadbać o zwiększoną podaż produktów bogatych w białko, wapń i witaminę D oraz o odpowiednie nawodnienie organizmu.
Metody wspomagające – odpowiednie obuwie z antypoślizgową podeszwą, dobre oświetlenie w domu, usunięcie dywanów i progów oraz uchwyty w łazience również pomagają seniorowi w utrzymaniu równowagi i stabilnym chodzeniu.
Problem z chodzeniem u starszej osoby – rehabilitacja i ćwiczenia
Rehabilitacja to podstawa postępowania przy zaburzeniach chodu, niezależnie od ich przyczyny. Regularne ćwiczenia oraz sprzęt ortopedyczny mogą wyraźnie poprawić równowagę, siłę mięśniową i pewność chodu. Programy ćwiczeń obejmują:
trening siłowy mięśni kończyn dolnych;
ćwiczenia równoważne;
naukę prawidłowego wzorca chodu;
trening wstawania z krzesła.
Fizjoterapeuci pomagają w doborze odpowiedniego sprzętu wspomagającego, takiego jak laski, kule łokciowe czy balkoniki. Taki „pomocnik” ortopedyczny zwiększa stabilność i redukuje ryzyko upadku.
Skutki i konsekwencje nieleczonych zaburzeń chodu u osób starszych
Problemy z chodzeniem u osób starszych, pozostawione bez interwencji, prowadzą do spirali pogarszającej się sprawności. Głównym bezpośrednim zagrożeniem są upadki.
Konsekwencje upadków to złamania (szczególnie groźne jest złamanie szyjki kości udowej), urazy głowy i długotrwałe unieruchomienie.
Równie niebezpieczny jest zespół poupadkowy. Lęk przed kolejnym zdarzeniem prowadzi do ograniczania aktywności, co pogłębia osłabienie mięśni, pogarsza równowagę i zamyka błędne koło narastającej niepełnosprawności.
Około 30% osób po 65. roku życia upada przynajmniej raz w roku, dlatego nie należy lekceważyć tego problemu [3].
Zaburzenia chodu u osób starszych – najczęstsze pytania i krótkie odpowiedzi
Poniżej znajdziesz odpowiedzi na najczęściej zadawane pytania dotyczą zaburzeń chodzenia, które nurtują opiekunów osób starszych oraz samych pacjentów.
Czy zaburzenia chodu u osób starszych zawsze oznaczają poważną chorobę?
Nie zawsze. Część problemów z chodzeniem wynika z odwracalnych przyczyn, takich jak:
działanie leków;
niedobór witaminy D;
osłabienie po długim unieruchomieniu;
ból stawów.
Po ustaleniu przyczyny i wdrożeniu leczenia wiele osób odzyskuje sprawność. Każde zaburzenie chodu wymaga konsultacji lekarskiej, ponieważ może być też objawem choroby neurologicznej.
Kiedy zaburzenia chodzenia wymagają pilnej konsultacji?
Pilna wizyta u lekarza jest konieczna, gdy zaburzenia chodu pojawiły się nagle, towarzyszą im drętwienia kończyn, zaburzenia mowy, nietrzymanie moczu lub nagłe pogorszenie pamięci. Objawy te mogą wskazywać na udar mózgu lub inne stany wymagające natychmiastowej interwencji.
Czy senior po upadku może odzyskać sprawność chodu?
Tak, w wielu przypadkach rehabilitacja pozwala odzyskać samodzielność w poruszaniu się. Istotne jest szybkie rozpoczęcie ćwiczeń i systematyczność. Jednak po upadku może pojawić się tzw. zespół poupadkowy, czyli lęk przed kolejnym upadkiem, który sam w sobie ogranicza aktywność i pogłębia problemy z chodzeniem.
Zaburzenia chodu u osób starszych – podsumowanie
Zaburzenia chodu u osób starszych to problem, który można i należy leczyć. Nie jest to nieuchronna część starzenia się, lecz objaw wymagający diagnostyki i odpowiedniego postępowania. Zdecydowanie warto jak najwcześniej skonsultować się ze specjalistą, ponieważ daje to realną szansę na poprawę sprawności i zachowanie samodzielności. Niektóre działania mogą podjąć zarówno seniorzy, jak i ich bliscy. Obejmują one głównie profilaktykę upadków, regularną aktywność fizyczną i przystosowanie otoczenia domowego.
Bibliografia
MedlinePlus, Walking abnormalities, 2025. https://medlineplus.gov/ency/article/003199.htm. [dostęp: 22.03.2026].
MedlinePlus), Walking Problems, 2023. https://medlineplus.gov/walkingproblems.html. [dostęp: 22.03.2026].
NFZ, Urazy i upadki osób starszych, 2024. https://pacjent.gov.pl/zapobiegaj/urazy-i-upadki-osob-starszych. [dostęp: 22.03.2026].
NHS, Falls, 2025. https://www.nhs.uk/conditions/falls/. [dostęp: 22.03.2026].
Zaburzenia chodu u osób starszych to jeden z najczęstszych problemów wpływających na samodzielność i jakość życia po 65. r.ż. Aby zmniejszyć ryzyko upadków i ich poważnych konsekwencji, warto szybko zająć się diagnostyką i leczeniem tego stanu.
Ortopeda sportowy to nieformalne określenie specjalisty z zakresu ortopedii, który zajmuje się profilaktyką i leczeniem osób trenujących różne dyscypliny sportowe. Dlaczego z kontuzjami warto zwrócić się właśnie do tego specjalisty?
Ortopeda sportowy – czym się zajmuje?
Choć w oficjalnym, polskim spisie specjalizacji lekarskich nie występuje „ortopedia sportowa”, termin jest powszechnie używany zarówno przez lekarzy, jak i pacjentów. Czym zajmuje się ortopeda sportowy? Ogólnie rzecz biorąc, specjalizuje się w leczeniu urazów związanych z aktywnością fizyczną.
Ortopeda sportowy a lekarz medycyny sportowej
Medycyna sportowa obejmuje zagadnienia z zakresu ortopedii i traumatologii, ale nie jest tożsama ze specjalizacją z ortopedii.
W polskim systemie kształcenia lekarz medycyny sportowej musi najpierw skończyć studia lekarskie i staż podyplomowy oraz uzyskać prawo do wykonywania zawodu, a następnie odbyć specjalizację z medycyny sportowej.
W wariancie podstawowym program trwa 4 lata, a dla lekarza z odpowiednią specjalizacją (m.in. z ortopedii i traumatologii lub chirurgii) – 2 lata i 6 miesięcy.
Dlatego nie każdy lekarz medycyny sportowej to ortopeda sportowy,czyli lekarz ze specjalizacją z ortopedii. To tylko jedna z możliwych ścieżek edukacji, która pozwala na skorzystanie ze skróconego programu [1-3].
Najczęstsze urazy sportowe w gabinecie ortopedy sportowego
Do gabinetu ortopedy sportowego trafiają pacjenci z różnymi kontuzjami czy dolegliwościami związanymi z uprawianiem sportu – zarówno zawodowo, jak i rekreacyjnie. Najczęstsze urazy w sporcie dotyczą kończyn górnych i dolnych. Co ważne, profil urazów sportowych zmienia się jednak wraz z:
wiekiem;
rodzajem aktywności;
poziomem przygotowania organizmu do wysiłku.
Inaczej przeciąża się narząd ruchu u dziecka, którego układ kostny nadal rośnie, a inaczej u dorosłego, który wraca do biegania, gry w tenisa czy treningów na siłowni po latach przerwy. Ten sam sport może prowadzić do zupełnie innych kontuzji u 7-latka, nastolatka i 45-latka, dlatego doświadczenie ortopedy sportowego ma ogromne znaczenie.
Ostre urazy sportowe
Ostre urazy sportowe u dzieci, nastolatków i dorosłych często powstają w podobnych okolicznościach, np. podczas:
upadku;
skręcenia;
nagłej zmiany kierunku;
zderzenia z innym zawodnikiem.
Różnica polega na tym, że u dzieci i młodzieży, ze względu na niedojrzałość układu ruchu, ten sam mechanizm może prowadzić do innego typu uszkodzenia niż u dorosłych. Przykładowo, w wyniku podobnego ruchu skrętnego kolana u osoby młodej częściej dojdzie do urazu chrząstki wzrostowej, a u dorosłych do uszkodzenia struktur więzadeł lub łąkotek.
Typowe ostre urazy sportowe to skręcenia, naciągnięcia i inne urazy tkanek miękkich, rzadziej zwichnięcia i złamania. W literaturze medycznej wymienia się np.:
uszkodzenia stawu barkowo-obojczykowego (AC) – zwichnięcia, skręcenia;
uszkodzenia obrąbka stawowego barku (np. typu SLAP, uszkodzenie Bankarta);
uszkodzenia stożka rotatorów;
urazy kolana – uszkodzenie więzadła krzyżowego przedniego (ACL), uszkodzenia łąkotek [4].
Dość charakterystyczne dla sportowców w średnim wieku są też poważniejsze uszkodzenia ścięgien, np. zerwanie ścięgna czworogłowego lub Achillesa. Jak podaje American Academy of Orthopaedic Surgeons (AAOS), zerwania ścięgna czworogłowego najczęściej zdarzają się właśnie osobom w średnim wieku uprawiającym sporty biegowe i skoczne [5].
Urazy sportowe związane z przeciążeniem
Duża grupa urazów przeciążeniowych u dzieci i nastolatków to przeciążenia chrząstek wzrostowych i apofiz, czyli miejsc, które są jeszcze słabsze niż dojrzała kość. Przykłady to:
choroba Severa, czyli zapalenie apofizy piętowej – rozwija się w wyniku mikrourazów okolicy pięty przy powtarzalnym bieganiu i skakaniu;
choroba Osgooda-Schlattera, czyli ból okolicy guzowatości piszczeli pod rzepką – dochodzi do niej, gdy ścięgno rzepki wielokrotnie pociąga za miękką jeszcze apofizę, szczególnie podczas biegania, skakania i szybkich zmian kierunku;
zapalenie nadkłykcia przyśrodkowego (ang. Little League elbow) – powstaje w wyniku powtarzalnych mikrourazów przyśrodkowej powierzchni łokcia, np. z powodu powtarzających się rzutów z góry, używania rakiety albo innych ruchów ramienia nad głową;
kolano skoczka, czyli ból w dolnej części rzepki (u dzieci: choroba Sindinga-Larsena-Johanssona) – stan zapalny ścięgna rzepki z powodu powtarzalnych skurczów mięśnia czworogłowego uda, np. podczas skakania [6-9].
U dzieci i nastolatków do urazów przeciążeniowych dochodzi wtedy, gdy rozwój kości, mięśni i ścięgien nie „nadąża” za tempem treningów. Natomiast u dorosłych dzieje się tak, gdy aktywność jest powtarzana zbyt często albo zbyt intensywnie i tkanki nie mają czasu na regenerację. To klasyczny mechanizm w:
tendinopatii Achillesa;
bólu rzepkowo-udowym;
zespole pasma biodrowo-piszczelowego;
złamaniach zmęczeniowych (ból rzepkowo-udowy i złamania zmęczeniowe często są wymieniane jako dolegliwości biegaczy rekreacyjnych).
Jak przebiega leczenie urazów sportowych?
Leczenie urazów sportowych zaczyna się od oceny mechanizmu urazu, badania fizykalnego i diagnostyki obrazowej, takiej jak RTG, USG, TK lub rezonans magnetyczny (w razie potrzeby). Pozwala to odróżnić stosunkowo niewielkie uszkodzenie tkanek miękkich od złamania, zwichnięcia albo poważniejszego uszkodzenia więzadeł, ścięgien czy chrząstki.
W pierwszym etapie postępowania najczęściej stosuje się odciążenie kontuzjowanej okolicy, chłodzenie, kompresję i uniesienie kończyny, aby ograniczyć ból i obrzęk. W cięższych skręceniach lub naderwaniach czasem potrzebne jest także krótkotrwałe unieruchomienie.
Dalsze leczenie zależy od rodzaju urazu. W wielu przypadkach wystarcza leczenie zachowawcze, stopniowo wdrażana fizjoterapia i ćwiczenia przywracające zakres ruchu, siłę oraz stabilność. Przy większych uszkodzeniach (np. niektórych złamań, zwichnięć czy zerwań ścięgien) konieczne może być leczenie zabiegowe lub operacyjne.
Ostatnim etapem jest kontrolowany powrót do aktywności, prowadzony stopniowo, a nie od razu na pełnym obciążeniu. To ważne, bo zbyt szybki powrót do sportu zwiększa ryzyko nawrotu urazu i przedłużenia leczenia.
Dlaczego leczenie kontuzji sportowych warto powierzyć specjaliście?
Osoby uprawiające sport zazwyczaj nie chcą, żeby uraz oznaczał konieczność rezygnacji z ulubionej aktywności. To możliwe – pod warunkiem że diagnostyką i leczeniem kontuzji zajmie się specjalista z odpowiednim doświadczeniem. Nie dziwi wcale fakt, że wielu lekarzy sportowych (ortopedów, chirurgów itd.) zajmowało się sportem profesjonalnie – również jako zawodnicy (np. Jacques Rogge, Eric Heiden, Mark Adickes) [4].
Ortopeda sportowy potrafi powiązać objawy z mechanizmem urazu i wdrożyć skuteczne leczenie, ale też dobrze zaplanować powrót do aktywności. W medycynie sportowej liczy się nie tylko ustąpienie bólu, ale też odzyskanie pełnego zakresu ruchu, siły, stabilności i kontroli nerwowo-mięśniowej.
Ortopeda sportowy – podsumowanie
Ortopeda sportowy to specjalista, który nie zajmuje się wyłącznie „zaleceniem odpoczynku”, ale prowadzi pacjenta od trafnej diagnozy, przez leczenie i rehabilitację, aż do bezpiecznego powrotu do sportu. Wraz ze wzrostem popularności aktywności fizycznej w całej Polsce powstają kolejne kliniki sportowe – Wrocław, Warszawa czy Poznań to tylko początek długiej listy miast, w których można znaleźć gabinety ortopedów sportowych.
Bibliografia
Rozporządzenie Ministra Zdrowia z 4 maja 2023 r. w sprawie specjalizacji lekarzy i lekarzy dentystów (Dz.U. 2023 poz. 975). https://isap.sejm.gov.pl/isap.nsf/download.xsp/WDU20230000975/O/D20230975.pdf. [dostęp: 6.04.2026].
Praktyczna ortopedia, Ortopeda, czyli specjalista od zdrowia Twojego układu ruchu. Kiedy iść na konsultację?, 2026. https://www.praktyczna-ortopedia.pl/artykul/ortopeda-czyli-specjalista-od-zdrowia-twojego-ukladu-ruchu-kiedy-isc-na-konsultacje. [dostęp: 6.04.2026].
Centrum Medyczne Kształcenia Podyplomowego, Program specjalizacji w dziedzinie MEDYCYNY SPORTOWEJ, 2023. https://www.cmkp.edu.pl/wp-content/uploads/2023/02/0751-program-1-1.pdf. [dostęp: 6.04.2026].
Bill Duncan, Sports Medicine from an Orthopedic Perspective, 2011. https://pmc.ncbi.nlm.nih.gov/articles/PMC6188291/. [dostęp: 6.04.2026].
American Academy of Orthopaedic Surgeons (AAOS), Quadriceps Tendon Tear. https://orthoinfo.aaos.org/en/diseases–conditions/quadriceps-tendon-tear/. [dostęp: 6.04.2026].
American Academy of Orthopaedic Surgeons (AAOS), Overuse Injuries in Children. https://www.orthoinfo.org/en/diseases–conditions/overuse-injuries-in-children/. [dostęp: 6.04.2026].
American Academy of Orthopaedic Surgeons (AAOS), The OneSport™ Injury. https://www.orthoinfo.org/onesportinjury. [dostęp: 6.04.2026].
Rachel Biber, Andrew Gregory, Urazy przeciążeniowe u dzieci i młodzieży uprawiających sport. Czy sportu może być za dużo?, 2014. https://www.mp.pl/pediatria/artykuly-wytyczne/artykuly-przegladowe/55826,urazy-przeciazeniowe-udzieci-imlodziezy-uprawiajacych-sport-czy-sportu-moze-byc-zaduzo. [dostęp: 6.04.2026].
Christopher Hodge; Jeremy D. Schroeder, Medial Epicondyle Apophysitis (Little League Elbow), 2023. https://www.ncbi.nlm.nih.gov/books/NBK570592/. [dostęp: 6.04.2026].
Matthew S. Fury, Meghan E. Bishop, Return to Play Decision-Making: Balancing Athlete Health and Competitive Goals, 2024. https://www.sportsmed.org/membership/sports-medicine-update/spring-2024/return-to-play-and-athlete-health. [dostęp: 6.04.2026].
Ortopeda sportowy to nieformalne określenie specjalisty z zakresu ortopedii, który zajmuje się profilaktyką i leczeniem osób trenujących różne dyscypliny sportowe. Dlaczego z kontuzjami warto zwrócić się właśnie do tego specjalisty?

Uszkodzenie obrąbka stawu ramiennego może długi czas powodować nietypowe dolegliwości. W badaniu MR zmiany typu SLAP opisano u 55 – 72% osób w wieku 45 – 60 lat, które nie zgłaszały bólu barku [1]. Jak rozpoznać uszkodzenie obrąbka stawu barkowego?
Co to jest uszkodzenie obrąbka stawu barkowego (SLAP)?
Staw ramienny ma bardzo duży zakres ruchu, ponieważ głowa kości ramiennej jest wyraźnie większa od panewki łopatki. Jednocześnie charakteryzuje się też dużą stabilnością. Wynika to z obecności obrąbka stawowego, czyli włóknisto-chrzęstnego pierścienia pogłębiającego powierzchnię przylegania i poprawiającego dopasowanie powierzchni stawowych.
Jak każdy staw, również staw barkowy może ulec kontuzji. Jeśli uraz określono jako uszkodzenie typu SLAP (ang. superior labrum anterior to posterior), oznacza to uszkodzenie górnej części obrąbka, biegnące od przodu do tyłu.
Typy SLAP
Chociaż uszkodzenie obrąbka stawu ramiennego bardzo często uwidacznia się podczas badań obrazowych, zwłaszcza u osób aktywnych fizycznie i seniorów, nie zawsze wymaga to podjęcia leczenia ortopedycznego. Trzeba najpierw poddać pacjenta procesowi diagnostycznemu, który oceni ograniczenia w funkcjonowaniu i inne towarzyszące urazowi objawy. Ich nasilenie (zależne od stopnia zwyrodnienia) sklasyfikowano w 4 główne typy:
typ I (degeneracja) – oznacza powierzchniowe wystrzępienie bądź zwyrodnienie tkanki górnej części obrąbka, ale bez niestabilności;
typ II (oderwanie) – najczęstsza i najgroźniejsza postać degeneracji. Dochodzi tu jednocześnie do oderwania się górnej części obrąbka wraz z przyczepem ścięgna mięśnia dwugłowego (bicepsa) od panewki stawu, co powoduje niestabilność;
typ III (pęknięcie typu „rączka od wiadra”) – uszkodzona część obrąbka jest uwięziona w stawie, ale ścięgno bicepsa pozostaje stabilnie przytwierdzone do panewki;
typ IV – uszkodzenie typu „rączka od wiadra”, które dodatkowo rozszerza się w głąb ścięgna głowy długiej bicepsa. Z klinicznego punktu widzenia częściej stanowi podstawę do podjęcia decyzji o leczeniu operacyjnym.
Przyczyny uszkodzenia obrąbka stawu barkowego
Do uszkodzenia obrąbka stawu barkowego dochodzi zwykle na 2 sposoby.
Pierwszy to uraz nagły, np. upadek na wyprostowaną rękę, silne pociągnięcie za kończynę, gwałtowny ruch ponad barkiem albo zwichnięcie.
Drugi to przeciążanie powtarzalnym ruchem nad głową, charakterystyczne dla siatkarzy, tenisistów, osób ćwiczących z ciężarem oraz ludzi pracujących długo z uniesionymi rękami. Prowadzi do powstawania mikrourazów w zbytnio obciążonej strukturze.
Warto dodać, że przeciążenie obrąbka stawu barkowego nie wynika tylko z wykonywania tego samego ruchu przez dłuższy czas.
Bark nie działa w oderwaniu od ustawienia łopatki i tułowia. Łopatka ustawiona w pochyleniu i wysunięta za mocno do przodu oraz bark w pozycji zaokrąglonych ramion zmieniają mechanikę i mobilność całego stawu ramiennego, co obciąża kompleks obrąbek–biceps.
Poza tym brak wystarczającego odpoczynku lub nieprawidłowości w procesach regeneracyjnych (np. uszkodzeń powstałych w wyniku zaburzeń metabolicznych) sprawiają, że organizm nie nadąża z odbudową tkanki, a uraz się utrwala.
Uszkodzenie obrąbka stawu barkowego – objawy
Czy uszkodzony obrąbek boli? Tak, ale nie zawsze w oczywisty sposób. Ponieważ do obrąbka przyczepiony jest biceps, to właśnie podczas pracy tego mięśnia można poczuć głęboki, tępy ból w środku barku (przy unoszeniu ręki i przy ruchach nad głową). Jednak przy typie I, gdy przyczep mięśnia pozostaje stabilnie połączony z panewką, charakterystyczne objawy mogą w ogóle się nie pojawić. Dopiero gdy z jakiegoś powodu przyczep zaczyna pracować nieprawidłowo, pojawiają się:
ból;
osłabienie ręki;
wrażenie niestabilności.
Z kolei w pozostałych typach „wolny” fragment obrąbka stawowego barku może powodować objawy mechaniczne, np. przeskakiwanie, blokowanie czy uczucie haczenia.
Jak zdiagnozować uszkodzony obrąbek stawu barkowego?
Rozpoznanie zaczyna się od dokładnego wywiadu. Lekarz pyta m.in.:
czy doszło do konkretnego urazu;
które ruchy prowokują ból;
czy bark przeskakuje;
czy występuje ból nocny;
czy pacjent wykonuje pracę lub sport z ręką nad głową.
Następnie ocenia zakres ruchu, siłę i stabilność barku oraz wykonuje testy prowokacyjne, które – choć mogą wiązać się z dyskomfortem – są niezbędne do postawienia diagnozy. Metaanaliza z 2025 roku wskazuje, że obrazowanie ma umiarkowaną czułość w rozpoznawaniu SLAP (ale bardzo dobrą swoistość i trafność), co oznacza, że nie ujawni każdej zmiany [2]. Badanie nie wykaże także, jak bardzo widoczna zmiana ogranicza funkcjonalność. Zwykle to wywiad i fizykalne badanie ramienia pomaga specjaliście (np. ortopedzie sportowemu[1] ) ustalić właściwą diagnozę i dobrać odpowiednią terapię bólu.
Jaki jest test na uszkodzenie obrąbka stawu barkowego?
Nie ma jednego testu służącego do diagnozy SLAP. Stosuje się zestaw testów klinicznych, a ich wynik interpretuje się łącznie z historią urazu i wynikami badań obrazowych.
Uszkodzenie obrąbka stawu barkowego – leczenie
Czy obrąbek się regeneruje? Tak, organizm bez problemu poradzi sobie z uszkodzeniami, pod warunkiem że urazy są niewielkie, a pacjent zapewni barkowi warunki do regeneracji. Najprawdopodobniej wystarczy wówczas konsultacja u dobrego fizjoterapeuty, który wyjaśni, co może pomóc na uszkodzenie obrąbka stawu barkowego:
ćwiczenia nadmiernie obciążonych struktur wzmacniają mięśnie oraz przyczepy ścięgien, przez co są mniej podatne na naderwania;
masaż i mobilizacja zwiększają zakres ruchu i pobudzają procesy regeneracyjne;
maści, okłady „rozgrzewające” czy inne metody alternatywne pomagają zmniejszyć dolegliwości bólowe, ale nie stan zapalny;
leki przeciwbólowe i NLPZ ułatwiają przejście przez bardziej bolesny etap leczenia, ale nie zastępują rehabilitacji ani nie naprawiają oderwanego fragmentu obrąbka.
Uszkodzenie obrąbka stawu barkowego – rehabilitacja
Rehabilitacja to podstawa powrotu do pełnej sprawności w przypadku uszkodzenia obrąbka stawu barkowego. Jak już wspomniano, na początku leczenie opiera się na zmniejszeniu bólu i podrażnienia barku m.in. poprzez:
unikanie ruchów prowokujących uraz;
krioterapię;
leki przeciwbólowe;
zastrzyki.
Potem zaczyna się nauka prawidłowej pracy barkiem. Pomagają w tym orteza posturalna albo taping, które chwilowo ograniczają zapadanie barków do przodu i zwiększają świadomość ustawienia łopatki. Kolejny etap to ćwiczenia uczące cofania i lepszej kontroli łopatki oraz zrównoważona rehabilitacja stożka rotatorów, czyli przywrócenie współpracy mięśni, które mają centrować głowę kości ramiennej w panewce. Chodzi o to, aby wzmocnić mięśnie i nauczyć się takiego wykonywania ruchu, aby przeciążenia rozchodziły się na wszystkie elementy barku.
Czy SLAP wymaga operacji?
Okazuje się, że ponad 60% osób ze SLAP pozytywne reaguje na rehabilitację skoncentrowaną na korekcji posturalnej [3]. Jednak gdy ból nie ustępuje albo funkcjonalność barku nie wraca do normy, rozważa się leczenie operacyjne. Jednak również w tym wypadku nie ma uniwersalnego rozwiązania dla wszystkich. U jednej osoby może nim być artroskopia naprawiająca obrąbek, a u drugiej – zabieg dotyczący ścięgna bicepsa. Podjęcie decyzji wymaga uwzględnienia wielu czynników.
Uszkodzenie obrąbka stawu barkowego – podsumowanie
Uszkodzenia obrąbka stawu ramiennego, w tym uszkodzenie typu SLAP, nie są urazami, które można się prawidłowo ocenić wyłącznie po jednorazowym badaniu MR. Diagnozę utrudnia fakt, że SLAP powoduje objawy podobne do innych schorzeń barku, zwłaszcza uszkodzeń stożka rotatorów, konfliktu podbarkowego czy niestabilności stawu, a do tego może z nimi współwystępować. Dlatego tak dużą rolę odgrywają wywiad oraz testy sprawdzające funkcjonowanie stawu i mięśnia dwugłowego ramienia.
Bibliografia
Randy Schwartzberg i wsp., High Prevalence of Superior Labral Tears Diagnosed by MRI in Middle-Aged Patients With Asymptomatic Shoulders, 2016. https://journals.sagepub.com/doi/10.1177/2325967115623212. [dostęp: 21.04.2026].
Miad Nosratpour i wsp., Diagnostic accuracy of magnetic resonance imaging for detecting superior labrum anterior to posterior lesions: a systematic review and meta-analysis, 2025. https://pubmed.ncbi.nlm.nih.gov/41584531/. [dostęp: 21.04.2026].
William A Hester i wsp., Current Concepts in the Evaluation and Management of Type II Superior Labral Lesions of the Shoulder, 2018. https://pmc.ncbi.nlm.nih.gov/articles/PMC6110065/. [dostęp: 21.04.2026].
Uszkodzenie obrąbka stawu ramiennego może długi czas powodować nietypowe dolegliwości. W badaniu MR zmiany typu SLAP opisano u 55 – 72% osób w wieku 45 – 60 lat, które nie zgłaszały bólu barku. Jak rozpoznać uszkodzenie obrąbka stawu barkowego?

Nadwaga i otyłość to nie tylko kwestia wyglądu. Dodatkowe kilogramy obciążają stawy, zwłaszcza kolanowe, wielokrotnie zwiększając siłę nacisku na chrząstkę. Jak otyłość wpływa na stawy i kiedy ból kolan powinien skłonić do wizyty u specjalisty?
Jak otyłość wpływa na stawy? Mechanizm przeciążenia
Stawy kolanowe to jedne z najbardziej obciążonych struktur w ludzkim ciele. Podczas codziennych aktywności przenoszą siły wielokrotnie przekraczające masę ciała. W czasie chodzenia jest to zwykle około 2 – 3 razy więcej, a podczas wchodzenia po schodach nawet około 3 razy więcej [1]. Oznacza to, że u osoby ważącej 100 kg obciążenie działające na staw kolanowy może osiągać około 200 – 300 kg podczas chodzenia oraz około 280 – 300 kg przy poruszaniu się po schodach
Każdy dodatkowy kilogram nadwagi przekłada się na kilkukrotnie większe obciążenie stawów kolanowych i biodrowych. Im większa nadwaga, tym szybciej zużywa się chrząstka stawowa, co prowadzi do bólu, sztywności i ograniczenia ruchomości.
Związek między otyłością a stawami to jednak nie tylko kwestia mechanicznego przeciążenia.
Tkanka tłuszczowa produkuje białka zwane cytokinami, które wywołują stan zapalny w całym organizmie, w tym w stawach.
Cytokiny uszkadzają chrząstkę stawową i przyspieszają jej degradację.
Dlatego ból kolan przy otyłości nie wynika wyłącznie z obciążenia. Towarzyszy mu przewlekły stan zapalny, który systematycznie niszczy struktury stawu.
Choroby zwyrodnieniowe stawów a otyłość
Choroba zwyrodnieniowa stawów (osteoartroza) to najczęstsza choroba stawów na świecie. Według WHO w 2019 roku dotyczyła ok. 528 milionów osób, a najczęściej zajętym stawem jest kolano. Około 73% osób dotkniętych tym schorzeniem miało ponad 55 lat, a 60% stanowiły kobiety [2].
Otyłość znacznie zwiększa ryzyko chorób stawów, a jednocześnie jest czynnikiem, który najłatwiej wykluczyć.
Co ważne, zwyrodnienie stawów u osób z nadwagą postępuje szybciej i wywołuje silniejsze dolegliwości.
WHO wskazuje na 2 przyczyny tego mechanizmu: nadmierne obciążenie stawów oraz stan zapalny wynikający z zaburzeń metabolicznych.
Ból kolan przy otyłości to często pierwszy sygnał rozwijającej się choroby zwyrodnieniowej. Pojawiają się trzeszczenia, obrzęk, ból nasilający się po dłuższym chodzeniu lub wstawaniu z krzesła. W zaawansowanym stadium ból może występować nawet w spoczynku.
Kiedy masa ciała powinna zaniepokoić?
Wskaźnik BMI (Body Mass Index) to najprostsze narzędzie do wstępnej oceny, czy masa ciała mieści się w normie. Oblicza się go, dzieląc masę ciała w kilogramach przez kwadrat wzrostu w metrach. Według WHO:
BMI 25,0 – 29,9 oznacza nadwagę;
BMI 30 i więcej oznacza otyłość.
Czy od nadwagi bolą stawy? Tak, i to częściej, niż wielu osobom się wydaje. Ból stawów, zwłaszcza kolan i bioder, może pojawić się już przy BMI w zakresie nadwagi. Warto zwrócić uwagę na takie sygnały jak:
poranna sztywność kolan trwająca kilkanaście minut;
ból po dłuższym siedzeniu lub staniu;
trzeszczenia w stawach;
obrzęk pojawiający się po wysiłku fizycznym.
To sygnały, że stawy mogą być przeciążone i warto skonsultować się z lekarzem, zanim problem się pogłębi.
Otyłość a stawy – co można zrobić? Praktyczne wskazówki
Aby skutecznie odciążyć stawy i zmniejszyć dolegliwości bólowe, warto wprowadzić kilka prostych zmian w codziennym stylu życia.
Redukcja masy ciała to najskuteczniejszy sposób na zmniejszenie bólu stawów związanego z nadwagą. Nie wymaga to drastycznych diet ani gwałtownych zmian. Utrata 5 – 10% aktualnej masy ciała znacząco zmniejsza ryzyko rozwoju chorób związanych z otyłością, również chorób stawów [3]. Dlatego warto zacząć od niewielkich zmian w diecie i stopniowego zwiększania aktywności fizycznej.
Regularna aktywność fizyczna o niskim obciążeniu dla stawów to drugi filar poprawy kondycji stawów. Pływanie, jazda na rowerze stacjonarnym, spacery czy ćwiczenia w wodzie wzmacniają mięśnie otaczające stawy, nie prowadząc do ich przeciążenia. Dzięki temu mięśnie czworogłowe uda i mięśnie stabilizujące kolano stają się silniejsze i lepiej amortyzują wstrząsy, odciążając tym samym staw podczas codziennych czynności.
Czy osoba otyła powinna skonsultować się ze specjalistą przed podjęciem aktywności? Warto to rozważyć, ponieważ fizjoterapeuta dobierze odpowiedni (i bezpieczny) zestaw ćwiczeń dopasowany do aktualnej masy ciała i stanu stawów. Poza tym wizyta u lekarza jest wskazana, gdy ból kolan nie ustępuje mimo redukcji masy ciała, pojawia się obrzęk lub znaczne ograniczenie ruchomości.
Otyłość a stawy – najczęściej zadawane pytania
W sekcji poniżej znajdziesz kilka dodatkowych wyjaśnień wpływu otyłości na stawy.
Czy otyłość wpływa na stawy inne niż kolana?
Tak. Nadmierna masa ciała obciąża wszystkie stawy nośne, czyli kolana, biodra, kostki i stawy kręgosłupa. Co istotne, cytokiny zapalne produkowane przez tkankę tłuszczową mogą wpływać także na stawy rąk, które nie są bezpośrednio obciążone masą ciała. Mechanizm zapalny działa ogólnoustrojowo, niezależnie od lokalizacji stawu.
Czy utrata wagi pomoże na ból kolan?
Zdecydowanie tak. Nawet umiarkowana redukcja masy ciała przynosi odczuwalną poprawę. Zmniejsza się ból, poprawia funkcja stawu i ogólna jakość życia. Redukcja masy ciała to jedno z pierwszych zaleceń lekarzy w przypadku choroby zwyrodnieniowej stawów u osób z nadwagą lub otyłością.
Co najbardziej obciąża stawy kolanowe?
Najbardziej obciążające są czynności wymagające przenoszenia dużej siły przez kolano: schodzenie po schodach, kucanie, bieganie po twardym podłożu, noszenie ciężkich zakupów. Przy nadwadze nawet zwykłe chodzenie generuje obciążenia wielokrotnie przekraczające masę ciała.
Otyłość a stawy – podsumowanie
Otyłość i nadwaga bywają nazywane pandemią współczesności, a jednocześnie stanowią jeden z tych czynników ryzyka chorób zwyrodnieniowych stawów, którym najłatwiej można zapobiec [4]. Nadmiar kilogramów obciąża stawy mechanicznie, a tkanka tłuszczowa dodatkowo wywołuje przewlekły stan zapalny uszkadzający chrząstkę. Dobra wiadomość jest taka, że nawet niewielka redukcja masy ciała może przynieść odczuwalną ulgę w bólu i poprawić funkcjonowanie stawów.
Bibliografia
Darryl D D’Lima i wsp., Knee joint forces: prediction, measurement, and significance, 2013. https://pmc.ncbi.nlm.nih.gov/articles/PMC3324308/. [dostęp: 22.03.2026].
WHO, Osteoarthritis, 2023. https://www.who.int/news-room/fact-sheets/detail/osteoarthritis. [dostęp: 22.03.2026].
Medline Plus, Health risks of obesity, 2025. https://medlineplus.gov/ency/patientinstructions/000348.htm. [dostęp: 22.03.2026].
NFZ, Otyłość – pandemia współczesnych czasów?, 2024. https://pacjent.gov.pl/aktualnosc/otylosc-pandemia-wspolczesnych-czasow. [dostęp: 22.03.2026].
NFZ, Dlaczego otyłość jest coraz większym wyzwaniem zdrowotnym?, 2024. https://www.nfz.gov.pl/aktualnosci/aktualnosci-centrali/dlaczego-otylosc-jest-coraz-wiekszym-wyzwaniem-zdrowotnym,8692.html. [dostęp: 22.03.2026].
NHS, Osteoarthritis, 2023. https://www.nhs.uk/conditions/osteoarthritis/. [dostęp: 22.03.2026].
Nadwaga i otyłość to nie tylko kwestia wyglądu. Dodatkowe kilogramy obciążają stawy, zwłaszcza kolanowe, wielokrotnie zwiększając siłę nacisku na chrząstkę. Jak otyłość wpływa na stawy i kiedy ból kolan powinien skłonić do wizyty u specjalisty?
Operacja haluksa to dopiero początek drogi do odzyskania pełnej sprawności. Powrót do chodzenia, ćwiczeń czy sportu wymaga cierpliwości i stopniowego obciążania stopy. Jak wygląda rekonwalescencja i kiedy można wznowić aktywność?
Operacja haluksów – czas rekonwalescencji i etapy powrotu do sprawności
Okres rekonwalescencji po operacji haluksów zależy od techniki chirurgicznej, stopnia deformacji i indywidualnych predyspozycji. Można wyróżnić 3 fazy powrotu do sprawności.
Pierwsza faza (0 – 6 tyg.) to czas ochrony stopy. Pacjent porusza się w bucie pooperacyjnym z kulami, a aktywność ogranicza się do ćwiczeń przeciwzakrzepowych i delikatnych ruchów palcami.
Druga faza (6 – 12 tyg.) rozpoczyna się po potwierdzeniu zrostu kostnego w RTG. Pacjent może korzystać z normalnego obuwia i rozpoczyna właściwą rehabilitację.
Trzecia faza (3 – 6 mies.) to powrót do sportu i pełnego obciążenia stopy [1]. Całkowite wygojenie, w tym ustąpienie obrzęku, może trwać do 12 miesięcy [2]. Obrzęk utrzymuje się przeciętnie 6 – 9 miesięcy [3].
Jak długo nie można chodzić po operacji haluksa i kiedy zacząć obciążać stopę?
Po operacji haluksa nie trzeba całkowicie unikać chodzenia przez długi czas. Już pierwszego dnia po zabiegu możliwe jest wstawanie i chodzenie w bucie pooperacyjnym z kulami. But pooperacyjny nosi się przez 4 – 6 tygodni. A kiedy można już chodzić po operacji haluksa w normalnym obuwiu? Przejście na zwykłe buty następuje zazwyczaj między 4. a 6. tygodniem, po kontrolnym RTG potwierdzającym zrost kości (do samego zrostu kostnego dochodzi w ciągu około 6 tygodni) [2].
Zasady obciążania stopy w pierwszych tygodniach wyglądają następująco:
nie należy: stać zbyt długo w jednej pozycji ani forsować chodzenia po operacji haluksa ponad wskazany limit;
należy: regularnie unosić stopę powyżej poziomu serca oraz ściśle stosować się do zaleceń ortopedy dotyczących zakresu obciążenia.
Prowadzenie samochodu jest możliwe w okolicy 6. – 8. tygodnia, pod warunkiem że operowana była prawa stopa [1].
Chodzenie po schodach po operacji haluksa – bezpieczeństwo w pierwszych tygodniach
Chodzenie po schodach po operacji haluksa to jedno z częstszych wyzwań po zabiegu. Ogólnie rzecz biorąc, w pierwszych 2 – 3 tygodniach warto unikać schodów. Jeśli dojście do mieszkania tego wymaga, należy stosować odpowiednią technikę.
Wchodzenie: pierwsza „idzie” zdrowa stopa, operowana dołącza na ten sam stopień.
Schodzenie: najpierw stawia się operowana stopą z kulą, potem zdrową.
Ten schemat minimalizuje obciążenie operowanego stawu. Warto też uwzględnić dodatkowe wskazówki:
trzymać się poręczy wolną ręką;
nie nosić niczego ciężkiego;
unikać pośpiechu.
Około 6. tygodnia większość pacjentów pokonuje schody bez większych trudności.
Rehabilitacja po operacji palucha koślawego
Rehabilitacja po operacji palucha koślawego rozpoczyna się między 4. a 6. tygodniem od zabiegu. Fizjoterapeuta włącza ćwiczenia mobilizujące staw, pracę nad zakresem ruchu i reedukację chodu. Po tygodniach w bucie pooperacyjnym organizm przyzwyczaja się do nieprawidłowego wzorca stawiania stopy. Drugim elementem jest praca nad propriocepcją, czyli czuciem głębokim. Operacja i unieruchomienie osłabiają zdolność stopy do odbierania bodźców z podłoża.
Ogólne zalecenia po operacji haluksa
Zalecenia po operacji haluksa na cały okres rekonwalescencji to:
noszenie wygodnego, szerokiego obuwia;
stosowanie okładów z lodu przy narastającym obrzęku;
unikanie obuwia na obcasie przez co najmniej 6 miesięcy;
regularne wizyty kontrolne u ortopedy.
Ćwiczenia po operacji haluksów – kiedy i jakie ćwiczenia wykonywać?
Kiedy ćwiczenia po operacji haluksa można włączyć do rutyny? Delikatne ruchy przeciwzakrzepowe zaczynają się już w pierwszych dniach, a właściwe ćwiczenia po operacji haluksów – od 4. do 6. tygodnia.
Jakie ćwiczenia po operacji haluksa są najbardziej pomocne? Są to przede wszystkim:
unoszenie i opuszczanie palców stopy;
toczenie piłki tenisowej pod stopą;
podnoszenie drobnych przedmiotów palcami stóp;
zwijanie i prostowanie ręcznika palcami.
Ćwiczenia należy wykonywać codziennie, ale bez wywoływania bólu. Dyskomfort jest dopuszczalny, ostry ból – nie. Warto wykonywać 10 – 15 powtórzeń w 2 – 3 seriach. W miarę postępów fizjoterapeuta zwiększa trudność, wprowadzając pracę z oporem i trening funkcjonalny.
Tempo powrotu do sportu zależy od obciążenia, jakie dana dyscyplina nakłada na przodostopie. Pływanie to pierwsza forma sportu, do której można wrócić – około 6. tygodnia, po zagojeniu rany. Woda odciąża stawy i pozwala na ruch bez ryzyka przeciążenia.
Powrót do sportu rekreacyjnego jest realistyczny między 3. a 6. miesiącem [1].
Pełne odzyskanie formy następuje do 6 miesięcy od zabiegu [2].
Jazda na rowerze po operacji haluksa
Jazda na rowerze po operacji haluksa jest możliwa w podobnym czasie (od 6. tygodnia). Rower stacjonarny stanowi bezpieczniejszy wybór na początek. Warto jednak zaczynać od krótkich sesji z niewielkim oporem.
Haluksy a bieganie
Powrót do biegania po operacji haluksów wiąże się z dłuższym oczekiwaniem (co najmniej 12 tygodni). Taka aktywność wymaga ostrożności, ponieważ każdy krok podczas biegu generuje wielokrotnie większe siły niż zwykłe chodzenie. Zanim pacjent wróci do biegania, powinien swobodnie chodzić przez 30 minut bez bólu i obrzęku.
Aktywność po operacji haluksa – najczęściej zadawane pytania
Poniżej zebraliśmy kilka dodatkowych kwestii, o które często pytają pacjenci po operacji haluksa.
Czy po operacji haluksa mogę ćwiczyć na siłowni?
Ćwiczenia na górne partie ciała w pozycji siedzącej są możliwe od 2. – 3. tygodnia, ale ćwiczenia angażujące nogi wymagają odczekania co najmniej 12 tygodni.
Jak rozpoznać, że powrót do aktywności nastąpił za wcześnie?
Sygnałami ostrzegawczymi są narastający obrzęk po wysiłku, ból utrzymujący się dłużej niż kilka godzin i zaczerwienienie w okolicy blizny. Warto wtedy zmniejszyć intensywność ćwiczeń i skonsultować się z lekarzem.
Czy haluksy mogą wrócić po operacji?
Nawrót deformacji dotyczy około 6% pacjentów, u których zoperowano haluksy [2]. Ryzyko można zmniejszyć odpowiednim obuwiem, utrzymywaniem prawidłowej masy ciała i regularnymi ćwiczeniami wzmacniającymi mięśnie stopy.
Wysiłek fizyczny po operacji haluksa – podsumowanie
Powrót do aktywności po operacji haluksa to proces rozłożony na miesiące. Pierwsze 6 tygodni wymaga ochrony stopy w bucie pooperacyjnym. Od 6. tygodnia rozpoczynają się rehabilitacja i stopniowe przywracanie obciążenia, a od 3. miesiąca możliwy jest powrót do sportu – najpierw pływania i jazdy na rowerze, potem biegania. Poza tym przez cały okres rekonwalescencji warto słuchać sygnałów ciała i konsultować postępy z ortopedą.
Bibliografia
NHS, Bunions, 2023. https://www.nhs.uk/conditions/bunions/. [dostęp: 21.04.2026].
North Tees and Hartlepool NHS, Hallux valgus – bunion surgery, 2025. https://www.nth.nhs.uk/resources/hallux-valgus-bunion-surgery/. [dostęp: 21.04.2026].
Cleveland Clinic, Bunion Surgery (Bunionectomy), 2024. https://my.clevelandclinic.org/health/procedures/bunion-surgery-bunionectomy. [dostęp: 21.04.2026].
Operacja haluksa to dopiero początek drogi do odzyskania pełnej sprawności. Powrót do chodzenia, ćwiczeń czy sportu wymaga cierpliwości i stopniowego obciążania stopy. Jak wygląda rekonwalescencja i kiedy można wznowić aktywność?
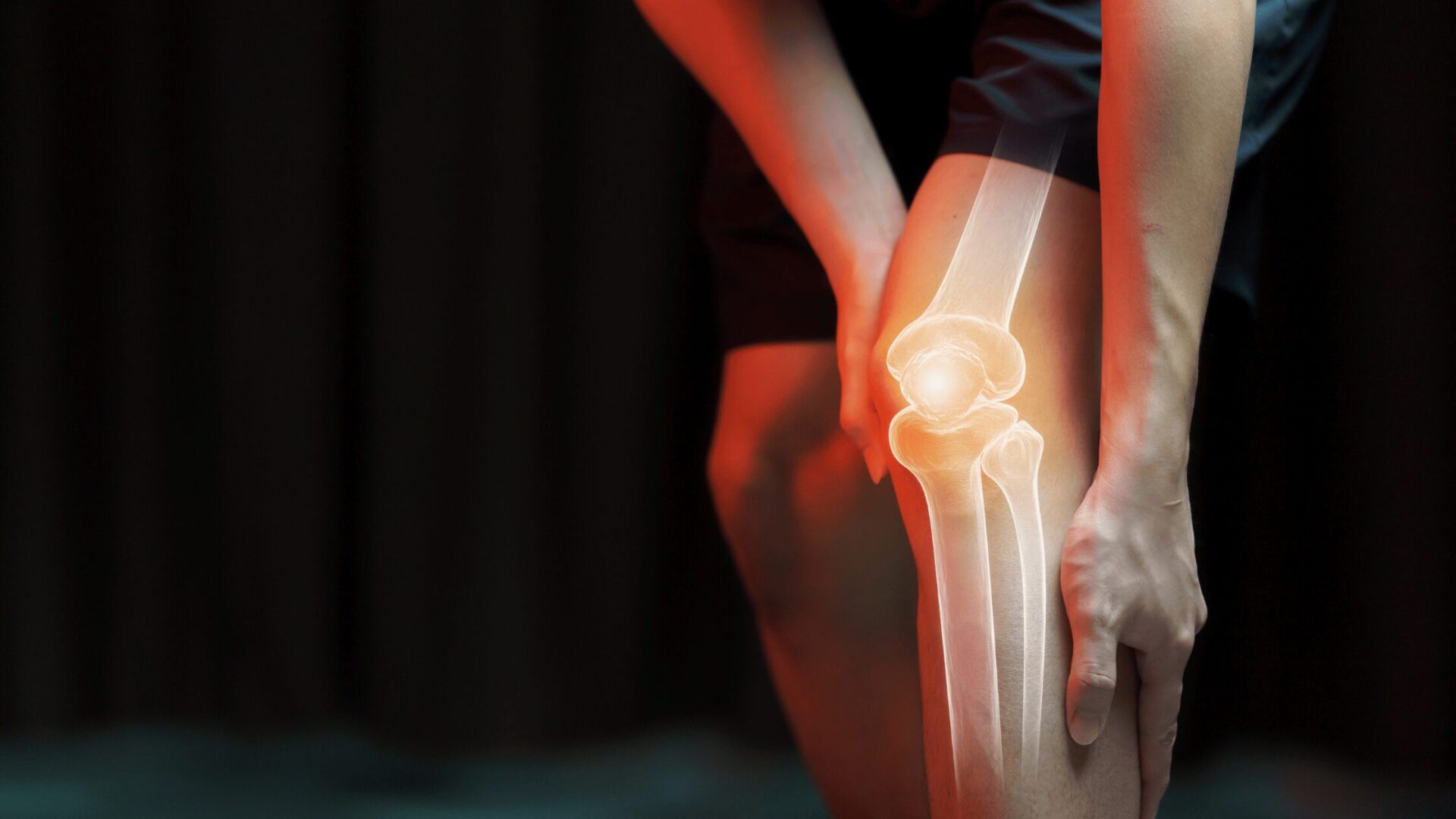
Zapalenie stawu kolanowego to częsta dolegliwość o zróżnicowanej etiologii. Jeśli się pojawi, najważniejsze jest poznanie pierwotnej przyczyny problemu, ponieważ od tego zależy skuteczność terapii. Sprawdź, co warto wiedzieć o zapaleniu kolana!
Co oznacza stan zapalny kolana?
Wiele osób uważa, że stan zapalny kolana oraz zapalenie stawu kolanowego to pojęcia, których można używać zamiennie, jednak nie do końca tak jest. Określenie „zapalenie” może odnosić się zarówno do samej reakcji zapalnej, jak i do zespołu objawów czy konkretnej choroby o podłożu zapalnym.
Stan zapalny (reakcja zapalna) stanowi naturalną reakcję obronną organizmu na jakiś czynnik uszkadzający (uraz, przeciążenie, zakażenie lub inny proces toczący się w obrębie stawu). Dochodzi wtedy do rozszerzenia naczyń krwionośnych oraz zwiększenia przepuszczalności ich ścian i przepływu krwi, dzięki czemu do zaatakowanego miejsca dostają się białka osocza. Ma to na celu ograniczenie uszkodzenia i rozpoczęcie procesów regeneracyjnych.
Ostry stan zapalny w kolanie jest niezbędny do zagojenia się tkanek. W takim przypadku utrzymuje się kilka dni lub tygodni. Jednak czasami rozwija się w postać przewlekła. Dochodzi wtedy do utrwalenia nieprawidłowych mechanizmów albo nadmiernej reakcji układu odpornościowego.
W kolanie występuje wiele struktur anatomicznych, w których może rozwinąć się zapalenie:
błona maziowej;
kaletki maziowych;
ścięgna i przyczepy ścięgniste;
więzadła;
chrząstka stawowa;
kości tworzące staw;
łąkotki.
Przyczyny zapalenia stawu kolanowego
Przyczyny zapalenia stawu kolanowego obejmują można podzielić na 4 główne grupy.
Ostre urazy i uszkodzenia mechaniczne
Nagłe uszkodzenie struktur w kolanie inicjuje reakcję zapalną. Najczęstsze urazy kolana to:
stłuczenie – uszkodzenie tkanek w wyniku bezpośredniego uderzenia;
skręcenie kolana– naciągnięcie, naderwanie lub zerwanie więzadeł stabilizujących kolano w wyniku nagłego ruchu skrętnego albo upadku (np. zerwanie więzadła krzyżowego przedniego, uszkodzenie łąkotek);
złamanie – przerwanie ciągłości struktur kostnych, np. złamanie rzepki, dalszego końca kości udowej, bliższego końca kości piszczelowej;
zwichnięcie – przemieszczenie kości tworzących staw poza ich prawidłowe położenie (np. zwichnięcie rzepki, zwichnięcie całego stawu kolanowego).
Co ważne, powyższe nazwy opisują różne typy uszkodzeń, a nie wzajemnie wykluczające się rozpoznania. Urazy często współistnieją – w najcięższych przypadkach mogą wystąpić wszystkie 4 rodzaje.
Przeciążenia i mikrourazy
Przeciążenia to długotrwałe, powtarzające się obciążanie stawu, które prowadzi do drobnych, ale nawracających uszkodzeń tkanek.Najczęstsze skutki to:
zapalenie ścięgien i ich przyczepów;
zapalenie kaletek maziowych.
Mogą powstawać m.in. podczas uprawiania sportu lub wykonywania pracy wymagającej częstego klęczenia. Nazwy tych rodzajów uszkodzeń kolana często pochodzą od wywołującej je aktywności, np. kolano skoczka, kolano biegacza, kolano posadzkarza.
Choroby stawu albo ogólnoustrojowe
Za zapalenie stawu kolanowego mogą też odpowiadać:
zmiany zwyrodnieniowe (zwyrodnienie stawu kolanowego);
choroby zapalne i autoimmunologiczne (np. reumatoidalne zapalenie stawów);
choroby metaboliczne (np. dna moczanowa).
W takich przypadkach dolegliwości nie zawsze ograniczają się wyłącznie do kolana i mogą współwystępować z objawami dotyczącymi innych stawów lub układów organizmu.
Przyczyny infekcyjne i poinfekcyjne
Do tej grupy przyczyn należy:
septyczne zapalenie stawu kolanowego – stan, w którym drobnoustroje (bakterie, rzadziej wirusym grzyby lub pasożyty) przedostają się do wnętrza stawu i wywołują gwałtowny odczyn zapalny;
reaktywne zapalenie stawów – zapalenie rozwijające się po przebytej infekcji, najczęściej w obrębie przewodu pokarmowego lub układu moczowo-płciowego. W tym przypadku drobnoustroje zwykle nie znajdują się już w samym stawie, a objawy są związane z nieprawidłową odpowiedzią immunologiczną organizmu po zakażeniu.
Zapalenie stawu kolanowego – objawy
Zapalenie stawu kolanowego, niezależnie od przyczyny, może powodować takie same dolegliwości. Typowe objawy to:
ból lub tkliwość o różnym nasileniu (od łagodnego dyskomfortu do bardzo intensywnego bólu);
obrzęk;
sztywność, zwłaszcza po siedzeniu lub odpoczynku;
ograniczenie ruchomości;
ocieplenie lub zaczerwienienie okolicy dotkniętej zapaleniem.
Niektórzy pacjenci odczuwają też tarcie, ciągnięcie lub trzeszczenie w kolanie, a same dolegliwości mogą pojawić się zarówno w czasie aktywności, jak i po dłuższym bezruchu. W niektórych przypadkach występują objawy ogólne – gorączka, zmęczenie, ból innych stawów czy utrata masy ciała. Nasilenie objawów zależy od przyczyny zapalenia.
Diagnostyka stanów zapalnych kolana
Diagnostyka stanów zapalnych kolana opiera się przede wszystkim na dokładnym wywiadzie i badaniu fizykalnym, podczas którego ocenia się m.in.:
ból;
obrzęk;
ocieplenie stawu;
zakres ruchu;
okoliczności pojawienia się dolegliwości.
W zależności od podejrzewanej przyczyny lekarz może zlecić badania obrazowe, takie jak RTG, USG lub rezonans magnetyczny, a także badania laboratoryjne krwi. Jeśli w stawie występuje wysięk, niekiedy wykonuje się również punkcję i ocenę płynu stawowego, co pomaga odróżnić m.in. zakażenie, dnę moczanową i inne choroby zapalne.
Jak leczyć zapalenie stawu kolanowego?
Leczenie zapalenia stawu kolanowego jest ściśle powiązane z jego przyczyną.
Zapalenie stawu kolanowego – leczenie farmakologiczne
Co na zapalenie stawu kolanowego może zalecić lekarz, jeśli chodzi o środki farmakologiczne? W zależności od rozpoznania farmakoterapia obejmuje:
leki przeciwzapalne i przeciwbólowe;
glikokortykosteroidy;
antybiotyki (przy bakteryjnych zakażeniach stawu);
leki modyfikujące przebieg choroby (DMARDs) lub leki biologiczne (głównie w chorobach zapalnych o podłożu immunologicznym).
Zapalenie stawu kolanowego – domowe leczenie i naturalne metody
Domowe sposoby na zapalenie stawu kolanowego to często pierwsza reakcja na ból czy obrzęk kolana. W takich łagodnych stanach zaleca się przede wszystkim odpoczynek (unikanie obciążania kolana), zimne okłady oraz leki przeciwbólowe dostępne bez recepty. Jeśli jednak objawy się utrzymują lub nasilają, należy skonsultować się ze specjalistą.
Czy zapalenie stawu kolanowego wymaga operacji?
Operacja nie jest konieczna w każdym przypadku zapalenia kolana. Leczenie zabiegowe wdraża się głównie przy:
zakażeniu stawu;
dużym wysięku wymagającym odbarczenia;
wtedy, gdy doszło do poważnego uszkodzenia struktur kolana i metody zachowawcze okazują się niewystarczające.
Zapalenie stawu kolanowego – ćwiczenia i rehabilitacja
Ćwiczenia i rehabilitacja często stanowią ważny element leczenia zapalenia stawu kolanowego – mogą poprawić ruchomość stawu, zmniejszyć ból i sztywność czy też wzmocnić mięśnie stabilizujące kolano. Aktywność należy jednak dopasować do przyczyny dolegliwości i nasilenia objawów, ponieważ w ostrej fazie stanu zapalnego zbyt intensywne obciążanie stawu może pogorszyć problem.
Zapalenie stawu kolanowego – podsumowanie
Zapalenie stawu kolanowego ma wiele przyczyn, a sposób leczenia zawsze dobiera się do podłoża problemu. Co jednak ciekawe, objawy często są zbliżone i obejmują ból, obrzęk, sztywność oraz ocieplenie stawu. Jeśli więc kilka dni odpoczynku i zimnych okładów nie przynosi poprawy, najlepiej skonsultować się z lekarzem.
Bibliografia:
Mariusz Korkosz, Infekcyjne (septyczne) zapalenie stawów, 2025. https://www.mp.pl/interna/chapter/B16.II.16.14. [dostęp: 24.03.2026].
Robert Rupiński, Praktyczne wskazówki dotyczące postępowania we wczesnym zapaleniu stawów, 2022. https://www.termedia.pl/Praktyczne-wskazowki-dotyczace-postepowania-we-wczesnym-zapaleniu-stawow,98,48281,1,1.html. [dostęp: 24.03.2026].
Irena Zimmermann-Górska, Zapalenie stawu kolanowego ze zbierającym się płynem – czy objawy świadczą o RZS?, 2013. https://www.mp.pl/pacjent/reumatologia/lista/93829,zapalenie-stawu-kolanowego-ze-zbierajacym-sie-plynem-czy-objawy-swiadcza-o-rzs. [dostęp: 24.03.2026].
Magdalena Wiercińska, Ból kolana – przyczyny i leczenie bolących kolan, 2023. https://www.mp.pl/pacjent/ortopedia/choroby-urazy/323353,bol-kolana-przyczyny-i-leczenie-bolacych-kolan. [dostęp: 24.03.2026].
Magdalena Wiercińska, Reaktywne zapalenie stawów (zespół Reitera), 2023. https://www.mp.pl/pacjent/reumatologia/choroby/142790,reaktywne-zapalenie-stawow-zespol-reitera. [dostęp: 24.03.2026].
Zofia Guła, Mariusz Korkosz, Reumatoidalne zapalenie stawów (RZS): przyczyny, objawy i leczenie, 2022. https://www.mp.pl/pacjent/reumatologia/choroby/63732,reumatoidalne-zapalenie-stawow. [dostęp: 24.03.2026].
Aleksandra Lang, Rehabilitacja po stłuczeniu kolana w ostrym i późnym stanie pourazowym, 2021. https://www.termedia.pl/wartowiedziec/Rehabilitacja-po-stluczeniu-kolana-w-ostrym-i-poznym-stanie-pourazowym,41064.html. [dostęp: 24.03.2026].
Wikipedia, Zapalenie, 2026. https://pl.wikipedia.org/wiki/Zapalenie. [dostęp: 24.03.2026].
Cleveland Clinic, Inflammatory Arthritis, 2025. https://my.clevelandclinic.org/health/diseases/inflammatory-arthritis. [dostęp: 24.03.2026].
Cleveland Clinic, Joint Effusion (Swollen Joint), 2021. https://my.clevelandclinic.org/health/symptoms/21908-joint-effusion. [dostęp: 24.03.2026].
Cleveland Clinic, Knee Pain, 2025. https://my.clevelandclinic.org/health/symptoms/21207-knee-pain. [dostęp: 24.03.2026].
Cleveland Clinic, Swollen Knee, 2023. https://my.clevelandclinic.org/health/symptoms/17678-swollen-knee. [dostęp: 24.03.2026].
Mayo Clinic, Swollen knee, 2022. https://www.mayoclinic.org/diseases-conditions/swollen-knee/symptoms-causes/syc-20378129. [dostęp: 24.03.2026].
NHS, Septic arthritis, 2023. https://www.nhs.uk/conditions/septic-arthritis/. [dostęp: 24.03.2026].
NHS, Reactive arthritis, 2024. https://www.nhs.uk/conditions/reactive-arthritis/. [dostęp: 24.03.2026].
NHS, Exercises for Osteoarthritis of the Knee. https://roh.nhs.uk/services-information/therapy/exercises-for-osteoarthritis-of-the-knee. [dostęp: 24.03.2026].
OrthoInfo, Arthritis: An Overview. https://orthoinfo.aaos.org/en/diseases–conditions/arthritis-an-overview/. [dostęp: 24.03.2026].
OrthoInfo, Prepatellar (Kneecap) Bursitis. https://orthoinfo.aaos.org/en/diseases–conditions/prepatellar-kneecap-bursitis. [dostęp: 24.03.2026].
OrthoInfo, Knee Conditioning Program. https://orthoinfo.aaos.org/en/recovery/knee-conditioning-program/. [dostęp: 24.03.2026].
OrthoInfo, Distal Femur (Thighbone) Fractures of the Knee. https://orthoinfo.aaos.org/en/diseases–conditions/distal-femur-thighbone-fractures-of-the-knee/. [dostęp: 24.03.2026].
OrthoInfo, Fractures of the Proximal Tibia (Shinbone). https://orthoinfo.aaos.org/en/diseases–conditions/fractures-of-the-proximal-tibia-shinbone/. [dostęp: 24.03.2026].
Johns Hopkins Medicine, Reactive Arthritis, https://www.hopkinsmedicine.org/health/conditions-and-diseases/arthritis/reactive-arthritis. [dostęp: 24.03.2026].
Johns Hopkins Medicine, Septic Arthritis. https://www.hopkinsmedicine.org/health/conditions-and-diseases/arthritis/septic-arthritis. [dostęp: 24.03.2026].
Johns Hopkins Medicine, Arthritis. https://www.hopkinsmedicine.org/health/conditions-and-diseases/arthritis. [dostęp: 24.03.2026].
Johns Hopkins Medicine, Soft-Tissue Injuries. https://www.hopkinsmedicine.org/health/conditions-and-diseases/softtissue-injuries. [dostęp: 24.03.2026].
Zapalenie stawu kolanowego to częsta dolegliwość o zróżnicowanej etiologii. Jeśli się pojawi, najważniejsze jest poznanie pierwotnej przyczyny problemu, ponieważ od tego zależy skuteczność terapii. Sprawdź, co warto wiedzieć o zapaleniu kolana!

Kolano skoczka dotyka nawet 21,3% aktywnych sportowców (Nutarelli i wsp., 2023). Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec przejściu schorzenia w stan przewlekły i rozwojowi niepełnosprawności. Jak szybko wyleczyć kolano skoczka?
Kolano skoczka – co to jest?
Kolano skoczka (inaczej tendinopatia więzadła rzepki) to schorzenie polegające na obecności zmian degeneracyjnych w więzadle łączącym rzepkę z kością piszczelową. Dochodzi do niego w wyniku działania sił generowanych przez mięsień czworogłowy uda.
Przykładowo podczas lądowania przy skoku w dal powstaje obciążenie sięgającą nawet 10-krotności masy ciała (Seyfarth i wsp., 1999).
Ta energia najpierw kumuluje się przez rozciągnięcie więzadła rzepki, a następnie uwalnia podczas jego skrócenia.
Jeżeli przekracza to osobnicze możliwości, następuje degradacja włókien kolagenowych.
Podobnie się dzieje w przypadku innych dynamicznych i nagłych ruchów, takich jak skakanie, lądowanie, przyspieszanie, zwalnianie.
Od czego robi się kolano skoczka?
Kolano skoczka nie powstaje w wyniku pojedynczego, ostrego urazu więzadła rzepki. Rozwija się, ponieważ uszkodzenie włókien kolagenowych następuje szybciej, niż organizm jest w stanie je zregenerować. A to z kolei wynika ze zbyt dużej częstotliwości i intensywności treningów.
Co ciekawe, W badaniach analizowano zależność między całkowitą liczbą godzin spędzonych na uprawianiu sportu a ryzykiem rozwoju tendinopatii więzadła rzepki, szczególnie wśród elitarnych piłkarzy.
Okazuje się, że podobne zjawisko obserwuje się również u sportowców z innych dyscyplin (siatkówka, lekkoatletyka, koszykówka, piłka ręczna).
Długotrwałe przeciążenia prowadzą do postępujących zmian strukturalnych w obrębie włókien kolagenowych oraz ścian naczyń krwionośnych więzadła rzepki, co w skrajnych przypadkach może skutkować koniecznością zakończenia kariery sportowej.
Jednak nie u każdego sportowca z danej dziedziny dojdzie do rozwoju kolana skoczka. Do czynników, które predysponują do tej patologii, można zaliczyć:
wiotkość więzadeł;
naprężenie mięśni czworogłowego, dwugłowego, biodrowo-lędźwiowego czy podkolanowego, które powoduje nierównomierne rozłożenie siły między kolanami;
nadmierny kąt Q kolana, który może prowadzić do niewłaściwego ustawienia rzepki i nierównomiernych obciążeń;
nieprawidłowa wysokość rzepki;
przebyte lub trwające zapalenie stawu kolanowego;
poziom kondycji sportowca oraz jego charakterystyczne cechy, m.in. wskaźnik masy ciała, stosunek obwodu talii do obwodu bioder, różnica długości kończyn dolnych, wysokość łuku stopy;
brak odpowiedniej rozgrzewki i rozciągania mięśni przed wysiłkiem fizycznym;
nieprawidłowa technika;
twardość podłoża;
rozwijająca się choroba autoimmunologiczna.
Jakie są objawy kolana skoczka?
Objawy kolana skoczka w pierwszej fazie mają związek ze stanem zapalnym. Dotknięta tkanka jest opuchnięta i pogrubiona, a nawet ma podwyższoną temperaturę. Jednak po pewnym czasie symptomy mogą ustąpić. Dlatego głównym objawem pozostaje ból, szczególnie w przedniej części kolana.
W I stopniu kolana skoczka ból pojawia się wyłącznie po wysiłku fizycznym, ale zaraz ustępuje.
W II ból jest odczuwalny także w trakcie wysiłku.
W III i IV ból wyraźnie się nasila, stopniowo uniemożliwia wykonywanie ćwiczeń i utrzymuje się nawet w spoczynku. Wielu chorych skarży się też na ból podczas długotrwałego siedzenia, kucania i wchodzenia po schodach. W zaawansowanych stadiach zwyrodnienia więzadła może pojawić się też zanik mięśnia czworogłowego uda spowodowany zmniejszoną mobilnością i złą biomechaniką ruchu.
Jak diagnozuje się kolano skoczka?
Rozpoznanie kolana skoczka rozpoczyna się od szczegółowego wywiadu medycznego prowadzonego przez lekarza ortopedę.
Następnie ocenia się zakres ruchu w stawie kolanowym, siłę mięśni oraz sprawdza, czy staw jest stabilny.
Specjalista skieruje także pacjenta na USG, które pozwala na wizualizację więzadła rzepki, ocenę jego grubości, poszukiwanie patologicznych zmian degeneracyjnych włókien kolagenowych oraz patologicznych naczyń krwionośnych wewnątrz więzadła, które mogą być źródłem przewlekłego bólu.
Rezonans magnetyczny wykonuje się z reguły w przypadku podejrzenia bardziej zaawansowanych uszkodzeń, zwłaszcza gdy wyniki USG nie są jednoznaczne bądź gdy podejrzewane są towarzyszące uszkodzenia innych struktur stawu kolanowego, takich jak łąkotki czy chrząstka stawowa.
Kolano skoczka – jak leczyć?
Leczenie kolana skoczka należy rozpocząć możliwie jak najwcześniej po pojawieniu się pierwszych objawów. Wczesna interwencja w pierwszych 2 fazach sprawia, że w 90% przypadków wystarcza leczenie zachowawcze, aby sportowcy wrócili do swojej aktywności po niespełna roku (Maffulli i wsp., 2021). Leczenie przewlekłej postaci schorzenia jest trudne – nawet po operacji wielu pacjentów dalej skarży się na objawy degeneracji więzadła rzepki.
Kolano skoczka – fizjoterapia i rehabilitacja
Oprócz środków przeciwbólowych i przeciwzapalnych w ostrej fazie tendinopatii rzepki stosuje się okłady lodowe (krioterapia). Zimno powoduje zwężenie naczyń krwionośnych, ograniczając dopływ krwi do obszaru zapalnego, co z kolei zmniejsza obrzęk i dyskomfort bólowy. Pomaga w tym także dostosowana do stanu pacjenta rehabilitacja, która dodatkowo wzmacnia siłę i wytrzymałość kolana.
Kolano skoczka – ćwiczenia ekscentryczne. Czy to naprawdę najważniejsze narzędzie rehabilitacji?
Ćwiczenia ekscentryczne skupiają się na fazie „opuszczania” (wydłużania mięśnia pod obciążeniem). Chodzi o wykonanie np. wolnego przysiadu na chorej nodze, podczas gdy do wstania używa się tylko zdrowej nogi. Przez wiele lat tego typu ćwiczenia były powszechnie uważane za najskuteczniejsze w łagodzeniu bólu przy kolanie skoczka. Jednak dzisiaj badania naukowe wskazują na większą bądź podobną korzyść z innego rodzaju ćwiczeń, np.:
izometrycznych, które polegają na napinaniu mięśnia bez ruchu w stawie, czyli bez zmiany jego długości;
PTLE – program progresywnego obciążania ścięgna, który obejmuje etapy ćwiczeń izometrycznych, następnie izotonicznych i plyometrycznych, a na końcu ćwiczenia specyficzne dla sportu;
HSR – ciężki, wolny i dokładnie kontrolowany trening oporowy.
Co istotne, analiza badań wskazuje na przewagę innych metod niż ćwiczenia ekscentryczne w specyficznych aspektach terapii. Przykładowo:
ćwiczenia izometryczne zapewniają większą ulgę w bólu w krótkim okresie;
ćwiczenia ekscentryczne mogą okazać się wsparciem w perspektywie długoterminowej.
Zauważono również, że PTLE przynosi istotnie lepsze efekty kliniczne po 24 tygodniach w porównaniu do izolowanej terapii ekscentrycznej. Dodatkowo wykazano, że schemat terapeutyczny łączący ćwiczenia z iniekcją osocza bogatopłytkowego (PRP) oraz suchym igłowaniem jest skuteczniejszy niż same ćwiczenia i suche igłowanie pod kontrolą USG (Trybulski i wsp., 2026; Breda i wsp., 2020; Faiza i wsp., 2025).
Kolano skoczka – podsumowanie
Kolano skoczka to dosyć częsta konsekwencja profesjonalnego uprawiania dyscyplin sportowych wymagających skoków. Jednak badania pokazują, że takie schorzenie może rozwinąć się też u osób nieaktywnych sportowo, które mają fizjologiczne predyspozycje do zbyt dużego obciążania włókien więzadła. Wczesne wykrycie zmian, szczególnie w dolnej części kolana, i wprowadzenie odpowiednich ćwiczeń w połączeniu z leczeniem zachowawczym okazuje się wystarczające do zatrzymania rozwoju niepełnosprawności.
Bibliografia
Sebastiano Nutarelli, Camilla Mondini Trissino da Lodi, Jill L Cook, Luca Deabate, Giuseppe Filardo, Epidemiology of Patellar Tendinopathy in Athletes and the General Population: A Systematic Review and Meta-analysis, 2023. https://pubmed.ncbi.nlm.nih.gov/37347023/. [dostęp: 13.02.2026].
A. Seyfarth, A. Friedrichs, V. Wank, R. Blickhan, Dynamics of the long jump, 1999. https://www.sciencedirect.com/science/article/abs/pii/S0021929099001372. [dostęp: 13.02.2026].
Matthew P Mead, Jonathan P Gumucio, Tariq M Awan, Christopher L Mendias, Kristoffer B Sugg, Pathogenesis and Management of Tendinopathies in Sports Medicine, 2017. https://pmc.ncbi.nlm.nih.gov/articles/PMC6530902/. [dostęp: 13.02.2026].
Nicola Maffulli, Francesco Oliva, Gayle D Maffulli, Filippo Migliorini, Failed Surgery for Patellar Tendinopathy in Athletes: Midterm Results of Further Surgical Management, 2021. https://pmc.ncbi.nlm.nih.gov/articles/PMC8013696/. [dostęp: 13.02.2026].
Robert Trybulski , Gracjan Olaniszyn, Filip Matuszczyk, Kamil Gałęziok, Andryi Vovkanych, Yaroslav Svyshch , Eccentric Training for Tendinopathies in Athletes: A Scoping Review and Evidence Gap Map, 2026. https://www.jssm.org/jssm-25-34.xml-Fulltext. [dostęp: 13.02.2026].
Stephan J Breda, Edwin H G Oei, Johannes Zwerver, Edwin Visser, Erwin Waarsing, Gabriel P Krestin, Robert-Jan de Vos, Effectiveness of progressive tendon-loading exercise therapy in patients with patellar tendinopathy: a randomised clinical trial, 2020. https://bjsm.bmj.com/content/55/9/501. [dostęp: 13.02.2026].
Faiza Sharif, Ashfaq Ahmad, Syed Amir Gilani, Dania Mahmood, A systematic review: impact of dry needling, isometric, and eccentric exercises on pain and function in individuals with patellar tendinopathy, 2025. https://pmc.ncbi.nlm.nih.gov/articles/PMC12259690/. [dostęp: 13.02.2026].
Kolano skoczka dotyka nawet 21,3% aktywnych sportowców (Nutarelli i wsp., 2023). Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec przejściu schorzenia w stan przewlekły i rozwojowi niepełnosprawności. Jak szybko wyleczyć kolano skoczka?

Ból kolan u starszej osoby to jedna z najczęstszych dolegliwości układu ruchu. Przyczyny bywają bardzo różne, a właściwe rozpoznanie ma bezpośredni wpływ na to, czy leczenie przyniesie ulgę. Na co zwrócić uwagę, jeśli seniora bolą kolana?
Co najczęściej wywołuje ból kolan u starszej osoby?
Staw kolanowy to największy i jeden z najbardziej obciążonych stawów w ciele człowieka. Przez całe życie przyjmuje ciężar ciała podczas chodzenia, wstawania i schodzenia po schodach, dlatego z wiekiem zaczyna dawać o sobie znać. Nic dziwnego, że dolegliwości bólowe w tym rejonie i choroby kolana są tak powszechne wśród seniorów.
Najczęstszą przyczyną bólu kolan u seniorów jest choroba zwyrodnieniowa stawów, zwana artrozą lub osteoartrozą. Według Światowej Organizacji Zdrowia kolano to właśnie staw kolanowy najczęściej ulega zmianom w przebiegu tej choroby. Na chorobę zwyrodnieniową stawów cierpi ok. 365 milionów ludzi, a ponad 70% z nich to osoby po 55. roku życia [1].
Choroba polega na stopniowym niszczeniu chrząstki stawowej, która traci zdolność amortyzowania obciążeń. Kości ocierają się o siebie, co wywołuje ból, sztywność i trzeszczenie. Charakterystyczne jest nasilenie dolegliwości rano i po dłuższym siedzeniu, a także ich stopniowe zmniejszanie po rozruszaniu stawu.
Kolejną przyczyną bywa reumatoidalne zapalenie stawów, choroba autoimmunologiczna atakująca błonę maziową. Objawia się symetrycznie: oba kolana bolą jednocześnie i towarzyszy temu obrzęk, zaczerwienienie oraz uczucie ciepłego stawu.
U seniorów częste są też zwyrodnieniowe uszkodzenia łąkotek, będące efektem nawarstwiających się przez lata mikrourazów. Objawiają się bólem przy zginaniu, uczuciem blokowania kolana i obrzękiem.
Osobną kategorię stanowią bóle rzekome promieniujące z biodra lub kręgosłupa lędźwiowego, mylnie przypisywane samemu stawowi.
Kiedy ból kolan u seniora jest niepokojący? Objawy towarzyszące
Ból kolana u starszej osoby może mieć różny charakter. Przy zmianach zwyrodnieniowych narasta stopniowo i zmniejsza się w spoczynku. Przy stanach zapalnych bywa intensywny nawet w nocy i utrudnia sen. Obrzęk, zaczerwienienie i ocieplenie skóry wokół stawu sugerują aktywny stan zapalny wymagający szybkiej konsultacji.
Do lekarza należy udać się bez zwłoki, gdy:
ból jest silny i nie ustępuje po kilku dniach;
kolano wyraźnie spuchło po urazie (ale również bez urazu);
pojawia się gorączka wskazująca na infekcję stawu;
senior nie może obciążyć nogi;
ból regularnie budzi go w nocy.
Diagnostyka bólu kolan u starszej osoby
Do jakiego lekarza udać się z bólem kolan? Pierwszym krokiem powinna być wizyta u lekarza rodzinnego, który oceni, czy należy skierować pacjenta do ortopedy lub reumatologa. Ortopeda zajmuje się uszkodzeniami mechanicznymi i zmianami zwyrodnieniowymi, a reumatolog diagnozuje stany zapalne.
Ból kolan u starszej osoby – badania
W przypadku przewlekłego lub nasilającego się bólu kolan u seniora duże znaczenie ma właściwe rozpoznanie, które pozwala ustalić przyczynę dolegliwości i dobrać właściwe leczenie.
W diagnostyce bólu kolan wykonuje się RTG pokazujące zaawansowanie zmian.
Przy podejrzeniu uszkodzeń łąkotek lekarz zleca USG lub rezonans magnetyczny.
Przy stanach zapalnych przydatne są badania krwi: OB, CRP i badania w kierunku chorób reumatycznych.
Leczenie bólu kolana u seniora
Leczenie bólu kolan u seniora zależy od przyczyny dolegliwości, stanu pacjenta oraz stopnia zaawansowania choroby. W każdym przypadku wymaga to indywidualnej oceny sytuacji przez specjalistę.
Farmakoterapia i iniekcje dostawowe
Podstawą farmakoterapii są leki przeciwbólowe i przeciwzapalne.
Paracetamol stosuje się przy łagodnych dolegliwościach jako bezpieczną opcję długoterminową.
Niesteroidowe leki przeciwzapalne działają skuteczniej przy bólu o charakterze zapalnym, jednak u seniorów wymagają ostrożności ze względu na ryzyko powikłań żołądkowych i nerkowych.
Bezpieczniejszą alternatywą są maści i żele stosowane miejscowo.
Przy zaawansowanym bólu lekarz może zalecić iniekcje dostawowe z kwasem hialuronowym lub kortykosteroidami, które przynoszą ulgę, choć nie zatrzymują postępu choroby.
Dieta, suplementacja i leczenie operacyjne
Dieta bogata w kwasy omega-3 ogranicza procesy zapalne, a witamina D i wapń chronią kości przed osteoporozą.
WHO wskazuje, że wysoki BMI odpowiada za ok. 20% obciążenia chorobą zwyrodnieniową, dlatego redukcja nadwagi wyraźnie zmniejsza dolegliwości.
Przy zaawansowanych uszkodzeniach łąkotek ortopeda może zaproponować artroskopię, małoinwazyjny zabieg oczyszczający staw.
Gdy zmiany są bardzo poważne i żadne leczenie zachowawcze nie przynosi ulgi, rozważa się endoprotezoplastykę, czyli wymianę stawu na implant.
Rehabilitacja i ćwiczenia na ból kolan u seniorów
Ruch jest jednym z najskuteczniejszych sposobów leczenia bólu kolan, pod warunkiem że jest właściwie dobrany. Rehabilitacja wzmacnia mięśnie stabilizujące kolano, odciążając tym samym staw. Najlepiej tolerowane przez stawy kolanowe są następujące aktywności:
pływanie;
aqua aerobik;
jazda na rowerze stacjonarnym;
spacery po równym terenie.
Ćwiczenia wzmacniające mięsień czworogłowy uda to podstawa każdego programu rehabilitacyjnego. Należy unikać klękania, głębokiego przysiadu i noszenia ciężkich zakupów.
Jak zapobiegać bólowi kolan u starszej osoby?
Profilaktyka zaczyna się od kontroli masy ciała i regularnej aktywności fizycznej, która spowalnia degenerację chrząstki. Ważne jest noszenie stabilnego obuwia z amortyzowaną podeszwą, bez wysokich obcasów. Seniorzy z chorobami reumatycznymi powinni też odbywać regularne wizyty u specjalisty i nie przerywać leczenia na własną rękę, aby uniknąć zaostrzenia dolegliwości.
Ból kolan u starszej osoby – najczęściej zadawane pytania
Na temat bólu kolan u seniorów często powtarza się kilka pytań. Poniżej publikujemy odpowiedzi na 2 najczęstsze.
Czy ból kolan u seniora zawsze wymaga operacji?
Większość przypadków udaje się opanować leczeniem zachowawczym. Operacja rozważana jest dopiero przy zaawansowanych zmianach lub uszkodzeniach nieodpowiadających na leczenie.
Dlaczego kolano boli bardziej rano?
Poranna sztywność i nasilony ból po przebudzeniu to typowe objawy choroby zwyrodnieniowej i RZS. Ustępują zazwyczaj po kilku minutach ruchu.
Ból kolan u starszej osoby – podsumowanie
Ból kolana u seniora rzadko wynika z jednej przyczyny. Najczęściej stoi za nim choroba zwyrodnieniowa stawów, ale w grę wchodzą też schorzenia zapalne, uszkodzenia łąkotek i bóle promieniujące. Niezależnie od przyczyny bólu dolegliwości skutecznie utrudniają codzienne funkcjonowanie. Im szybciej senior trafi do lekarza z niepokojącymi objawami, tym większa szansa na zachowanie sprawności i samodzielności.
Bibliografia:
World Health Organization (WHO), Osteoarthritis, 2023. https://www.who.int/news-room/fact-sheets/detail/osteoarthritis. [dostęp: 26.02.2026].
Steinmetz J.D. i wsp., Global, regional, and national burden of osteoarthritis, 1990-2020 and projections to 2050, 2023. https://pubmed.ncbi.nlm.nih.gov/37675071/. [dostęp: 26.02.2026].
Serwis pacjent.gov.pl, Endoprotezoplastyka stawu kolanowego, 2024. https://pacjent.gov.pl/aktualnosc/endoprotezoplastyka-stawu-kolanowego. [dostęp: 26.02.2026].
Piotr Jagiełło i wsp., Choroba zwyrodnieniowa stawów obwodowych, 2017. https://koordynowana.nfz.gov.pl/wp-content/uploads/2022/05/M16-M17-Choroba-zwyrodnieniowa-stawow-obwodowych.pdf. [dostęp: 26.02.2026].
Zofia Guła, Mariusz Korkosz, Bóle kolan u osób w starszym wieku – jak im zaradzić?, 2023. https://www.mp.pl/pacjent/reumatologia/lista/60155,bole-kolan-u-osob-w-starszym-wieku-jak-im-zaradzic. [dostęp: 26.02.2026].
Ból kolan u starszej osoby to jedna z najczęstszych dolegliwości układu ruchu. Przyczyny bywają bardzo różne, a właściwe rozpoznanie ma bezpośredni wpływ na to, czy leczenie przyniesie ulgę. Na co zwrócić uwagę, jeśli seniora bolą kolana?

Skręcenie kostki to jeden z najczęstszych urazów stawu skokowego, który dotyka ok. 2 – 7 osób na 1 000 rocznie [1]. Poniżej znajdziesz sprawdzone domowe sposoby na skręconą kostkę oraz jasne sygnały, kiedy samoleczenie już nie wystarczy.
Skręcenie kostki – kiedy można leczyć się w domu?
O tym, czy skręcenie kostki można bezpiecznie leczyć w domu, decyduje przede wszystkim stopień uszkodzenia więzadeł.
Skręcenie I stopnia to nadmierne rozciągnięcie więzadeł bez ich przerwania. Objawy obejmują umiarkowany ból kostki i lekki obrzęk, ale możliwość chodzenia zostaje zachowana. Sprawność wraca zazwyczaj w ciągu 1 – 2 tygodni i tu domowe metody zwykle wystarczają.
Przy II stopniu dochodzi do częściowego rozerwania włókien więzadłowych. Obrzęk jest wyraźny, pojawia się krwiak, a chodzenie sprawia silny ból. Domowe sposoby mogą wspomóc leczenie, jednak warto wykluczyć złamanie u lekarza.
Skręcenie III stopnia, czyli całkowite zerwanie więzadła, wymaga konsultacji medycznej.
Prosta zasada: jeśli po urazie możesz obciążyć stopę i ból jest znośny, zacznij od metod domowych. Jeśli staw jest niestabilny lub opuchlizna narasta gwałtownie, idź do lekarza.
Protokół RICE – podstawa postępowania w pierwszych dobach
Odpoczynek, lód, ucisk i uniesienie (RICE) to fundament leczenia skręconego stawu skokowego przez pierwsze 48 – 72 godziny.
R – odpoczynek oznacza ograniczenie obciążania stawu, a nie długotrwałe leżenie. Przy silnym bólu pomaga kula.
I – lód (a najlepiej schłodzone żelowe okłady) przykładaj przez 20 minut co 1 – 2 godziny. Rób to zawsze przez ręcznik, bo bezpośredni kontakt z odsłoniętą skórą grozi odmrożeniem.
C – elastyczny bandaż nakładaj od palców stopy w górę. Jeśli palce sinieją lub mrowią, poluzuj.
E – nogę unieś powyżej poziomu serca. Wieczorem wystarczą poduszki pod stopę.
Ciepło zaraz po urazie to błąd – rozszerza naczynia i nasila obrzęk. Ciepłe okłady i kąpiele mają sens dopiero po ustąpieniu ostrej fazy, gdy wspierają dopływ składników odżywczych do odbudowujących się więzadeł. Warto też wiedzieć, że nowsze wytyczne kliniczne promują protokół, który zamiast pełnego odpoczynku zaleca wczesne, kontrolowane obciążanie stawu. Badania pokazują, że delikatny ruch już od 2. doby skraca czas powrotu do sprawności.
Maści, żele i domowe okłady na skręconą kostkę
Miejscowe preparaty i proste domowe metody mogą skutecznie zmniejszyć ból oraz obrzęk w łagodnych skręceniach kostki, przyspieszając też powrót do sprawności.
Żele z diklofenakiem, ibuprofenem lub ketoprofenem dostępne bez recepty i stosowane miejscowo zmniejszają ból oraz obrzęk.
Żel z heparyną przyspiesza wchłanianie krwiaków – to dobry wybór, gdy po urazie pojawił się wyraźny siniak.
Żele z arniką to opcja roślinna o niejednoznacznych dowodach skuteczności, ale przez wielu pacjentów ceniona za ulgę w bólu.
Moczenie stopy w ciepłej wodzie z solą stosuje się dopiero po ustąpieniu obrzęku, nie w pierwszej dobie.
Okłady z liści kapusty mają działanie chłodzące i łagodzące – nie zaszkodzą.
Przy wyraźnym obrzęku pomocne bywa też lekkie masowanie kończyny od stopy w górę, co wspomaga odpływ limfy i przyspiesza wchłanianie płynu z tkanek. Nie należy jednak bezpośrednio masować miejsca urazu w pierwszych 48 godzinach.
Kinesiotaping – pomocny, ale nie zastąpi bandaża
Elastyczne taśmy naklejane wokół stawu skokowego mogą stabilizować staw i zmniejszać ból podczas chodzenia. Przeglądy badań wskazują na krótkotrwałą ulgę bólową, szczególnie w połączeniu z terapią manualną, jednak kinesiotaping nie zastąpi bandażowania ani ortezy jako podstawowej stabilizacji. Przy pierwszej aplikacji warto poprosić o pomoc fizjoterapeutę. Orteza stawu skokowego z usztywnieniem bocznym daje lepszą stabilizację niż sam bandaż i jest dostępna w aptekach bez recepty.
Ruch i ćwiczenia – ze skręconą kostką nie warto leżeć za długo
Po pierwszych 24 – 48 godzinach delikatne ćwiczenia zakresu ruchu pomagają utrzymać elastyczność tkanek i zmniejszają ryzyko przykurczów. W fazie regeneracji warto wykonywać:
krążenia stopą w obu kierunkach (10 – 15 powtórzeń, kilka razy dziennie);
zginanie i prostowanie stopy w pozycji siedzącej;
stanie na jednej nodze przez kilka sekund;
delikatne wstawanie na palce, gdy ból pozwala.
Regularne ćwiczenia proprioceptywne, czyli trening czucia głębokiego stawu, odbudowują reakcje obronne i zmniejszają ryzyko kolejnych urazów. Badanie kliniczne z udziałem blisko 550 sportowców wykazało 35-procentowe zmniejszenie ryzyka nawrotu skręcenia przy 8-tygodniowym programie ćwiczeń równoważnych w domu [2]. Program nie wymaga sprzętu – wystarczy stabilna podłoga i kilkanaście minut aktywności dziennie. Warto zacząć od prostych ćwiczeń na obu nogach, a dopiero gdy ból wyraźnie ustąpi, przejść do pracy na jednej kończynie.
Kiedy domowe leczenie skręconej kostki nie wystarczy?
Wizyta u ortopedy jest wskazana, gdy:
ból uniemożliwia obciążenie nogi;
obrzęk gwałtownie narasta;
widoczna jest deformacja stawu;
stopa lub palce są sine i zimne;
po kilku dniach leczenia nie ma żadnej poprawy.
Kolejne skręcenie w krótkim czasie to sygnał niestabilności wymagającej oceny specjalisty. W diagnostyce lekarz może zlecić RTG, USG lub rezonans magnetyczny. Nieleczona niestabilność przyspiesza proces zwyrodnieniowy chrząstki i może prowadzić do trwałych ograniczeń sprawności. Niestety, taki stan potrafi wybić z rytmu na długie miesiące, szczególnie osoby aktywne fizycznie lub pracujące na nogach.
Domowe sposoby na skręconą kostkę – najczęściej zadawane pytania
Poniżej znajdziesz wyjaśnienia kilku dodatkowych kwestii na temat domowego leczenia skręconej kostki.
Ile trwa gojenie skręconej kostki?
Czas gojenia skręconej kostki zależy od stopnia uszkodzenia więzadeł oraz wdrożonego leczenia. Wynosi:
I stopień – zazwyczaj 1 – 2 tygodnie;
II stopień – 3 – 6 tygodni.
Liczy się konsekwencja w ćwiczeniach i unikanie przeciążeń po zmniejszeniu bólu.
Czy można chodzić ze skręconą kostką?
Ostrożne chodzenie jest korzystniejsze niż całkowity bezruch, jeśli ból jest znośny. Przy silnych dolegliwościach odciąż kończynę kulą.
Co najlepiej działa na obrzęk?
W pierwszych 48 godzinach po urazie najskuteczniejsze są zimne okłady, uniesienie kończyny powyżej poziomu serca oraz zastosowanie elastycznego bandaża uciskowego. Żel z heparyną może dodatkowo przyspieszyć wchłanianie krwiaka. Chłodzenie należy stosować przez tkaninę, maksymalnie 15 – 20 minut jednorazowo, aby nie doprowadzić do podrażnienia skóry.
Jak odróżnić skręcenie od złamania?
Złamanie zazwyczaj powoduje silny natychmiastowy ból, niezdolność do obciążenia nogi i niekiedy wyczuwalną deformację. W przypadku wątpliwości badanie RTG pozwala szybko potwierdzić lub wykluczyć złamanie.
Domowe sposoby na skręconą kostkę – podsumowanie
Domowe sposoby na skręconą kostkę sprawdzają się przy urazach I i II stopnia. Takie metody obejmują m.in. protokół RICE w pierwszych dobach, żele i maści bez recepty, stopniowy powrót do ruchu oraz ćwiczenia proprioceptywne. Jeśli jednak po tygodniu nie ma poprawy lub pojawiają się niepokojące objawy, czas na wizytę u lekarza. Zawsze lepiej wykonać dodatkowe RTG niż zmagać się z chroniczną niestabilnością przez lata. Choć uraz może wydawać się niegroźny, nieprawidłowe leczenie zwiększa ryzyko przewlekłej niestabilności stawu i nawracających skręceń.
Bibliografia:
leki.pl, Epidemiologia skręcenia stawu skokowego – dane statystyczne. https://leki.pl/na/skrecenie-stawu-skokowego/epidemiologia/. [dostęp: 26.02.2026].
Maarten D W Hupperets,Evert A L M Verhagen, Willem van Mechelen, Effect of unsupervised home based proprioceptive training on recurrences of ankle sprain: randomised controlled trial, 2009. https://www.bmj.com/content/339/bmj.b2684. [dostęp: 26.02.2026].
Ankle pain, 2025. https://www.nhs.uk/conditions/foot-pain/ankle-pain/. [dostęp: 26.02.2026].
Ankle Pain, 2024. https://my.clevelandclinic.org/health/symptoms/15295-ankle-pain. [dostęp: 26.02.2026].
RICE Method for Injury, 2025. https://my.clevelandclinic.org/health/treatments/rice-method. [dostęp: 26.02.2026].
Sprains, 2022. https://www.mayoclinic.org/diseases-conditions/sprains/symptoms-causes/syc-20377938. [dostęp: 26.02.2026].
Profilaktyka urazów sportowych: Zasady bezpiecznego uprawiania aktywności fizycznej, 2024. https://www.gov.pl/web/psse-mysliborz/profilaktyka-urazow-sportowych-zasady-bezpiecznego-uprawiania-aktywnosci-fizycznej. [dostęp: 26.02.2026].
Stephanie Watson, Avulsion Fracture, 2018. https://www.healthline.com/health/avulsion-fracture. [dostęp: 26.02.2026].
Skręcenie kostki to jeden z najczęstszych urazów stawu skokowego, który dotyka ok. 2 – 7 osób na 1 000 rocznie. Poniżej znajdziesz sprawdzone domowe sposoby na skręconą kostkę oraz jasne sygnały, kiedy samoleczenie już nie wystarczy.
Tomografia komputerowa to narzędzie diagnostyczne, które pozwala na wizualizację urazów. Jest stosunkowa tania i można ją wykonać w kilka minut, więc niemal całkowicie wyeliminowała wiele procedur chirurgicznych. A jakie znaczenie ma w ortopedii?
Jak wygląda tomografia komputerowa?
Co to jest TK, czyli tomografia komputerowa? Już w 1982 r. Nikola Tesla wpadł na pomysł, że do zajrzenia „w głąb” człowieka można wykorzystać promieniowanie rentgenowskie (promieniowanie elektromagnetyczne z zakresu długości fali od 5 pm do 100 pm i od 0,1 nm do 10 nm). Dzięki temu 4 lata później powstało pierwsze dwuwymiarowe prześwietlenie ręki. Tomografią zaś nazywa się metodę pozwalającą uzyskać trójwymiarowy obraz badanego obszaru dzięki wykonaniu serii takich zdjęć z różnych kątów. I tak właśnie działa aparat tomograficzny, który:
skanuje – lampa rentgenowska i detektory obracają się wokół pacjenta, wykonując setki prześwietleń;
rejestruje dane – detektory mierzą natężenie promieniowania po przejściu przez ciało. Tkanki o wysokiej gęstości (kości) pochłaniają więcej promieniowania, miękkie tkanki przepuszczają je słabiej, a powietrze – prawie wcale. Dane surowe tworzą sinogram, czyli tablicę wartości liczbowych;
rekonstruuje obraz – zaawansowane algorytmy matematyczne przekształcają sinogram w cyfrowy obraz przekroju. Każda struktura otrzymuje wartość w jednostkach Hounsfielda (HU) – od nazwiska twórcy pierwszego aparatu tomograficznego.
Ile czasu trwa tomografia komputerowa?
Wykonanie tysięcy cienkich „plastrów” (1-5 mm grubości), które po złożeniu dają pełny obraz 3D badanego obszaru, może wydawać się czasochłonne. Jednak dzisiejsza technologia sprawiła, że całe badanie może trwać nawet do 2 minut.
Tomografia komputerowa – co wykrywa?
Co pokazuje tomografia komputerowa? W przeciwieństwie do rezonansu magnetycznego TK pozwala precyzyjnie ocenić stan kości, a także otaczające je tkanki miękkie, stawy i naczynia krwionośne. Jak podaje raport Agencji Oceny Technologii Medycznych i Taryfikacji (nr DAiR.543.3.2025), dzięki tomografii lekarze najczęściej wykrywają nowotwory (462,96 tys. porad) oraz choroby układu oddechowego (285,64 tys. porad).
Wskazania do wykonania tomografii komputerowej w ortopedii
W ortopedii badanie tomografii komputerowej służy do dokładnej diagnozy złamań kości, zwłaszcza tych obejmujących stawy, skomplikowanych lub wieloodłamowych (np. twarzoczaszki, miednicy, stawu biodrowego czy kolanowego).
TK umożliwia również ocenę deformacji kostnych i anomalii strukturalnych (zwyrodnienia), co jest niezwykle ważne przy planowaniu operacji korekcyjnych, takich jak endoprotezoplastyka lub złożone zabiegi ustawiające kości.
Ponadto jest też niezastąpionym narzędziem w monitorowaniu procesów gojenia się złamań.
Czy tomografia wykryje raka kości?
Tomografia komputerowa umożliwia precyzyjne zobrazowanie zmian nowotworowych pierwotnych oraz przerzutów do struktur kostnych. Lekarz dostrzega je dzięki jednostkom Hounsfielda, które określają gęstość tkanek (osteoporoza to >110 HU, a torbiele to 0-20 HU). Jednak samo badanie nie pozwala na ostateczne rozróżnienie między zmianami łagodnymi (np. kostniakowiak, chrzęstniak) a złośliwymi. Do potwierdzenia diagnozy konieczna jest biopsja z badaniem histopatologicznym.
Czy tomografia komputerowa jest szkodliwa? Przeciwwskazania
Czy tomografia komputerowa jest bezpieczna? Faktem jest, że badanie wykorzystuje promieniowanie jonizujące, którego skutki mogą się kumulować w organizmie. Jednak dawki promieniowania stosowane podczas badania TK ogranicza się do minimum, a przede wszystkim precyzyjnie kontroluje. Towarzystwo Fizyki Zdrowia stwierdziło, że przy dawkach poniżej 50-100 mSv „ryzyko skutków zdrowotnych jest albo zbyt małe, aby można je było zaobserwować, albo nie występuje” (https://pmc.ncbi.nlm.nih.gov/articles/PMC5183924). Przykładowo, skuteczna dawka w obrazowaniu miednicy to 3 mSv.
Nie oznacza to jednak, że nie istnieją żadne przeciwwskazania do badania. Można do nich zaliczyć:
ciążę, zwłaszcza w 1. trymestrze;
niewydolność nerek;
uczulenie na jod i produkty jodowe;
zaburzenia tarczycy, szczególnie nadczynność tarczycy;
cukrzycę insulinozależną.
Powikłania po tomografii komputerowej
Biorąc pod uwagę ograniczoną szkodliwość badania TK, ciężko wymienić potencjalne powikłania. Te, które mogą się pojawić, mają związek bardziej z podaniem kontrastu albo ze stresem wynikającym z przebiegu, niż z samym promieniowaniem jonizującym.
Na czym polega tomografia komputerowa?
Badanie tomografii komputerowej jest szybkie i bezbolesne.
Pacjent kładzie się na ruchomym stole, wsuwanym do tunelu.
Personel instruuje pacjenta przez interkom, zalecając wstrzymanie oddechu na 5-15 sekund, podczas gdy lampa rentgenowska wykonuje prześwietlenia.
Przed badaniem z kontrastem pacjentowi zakłada się wenflon, przez który wstrzykuje się środek jodowy.
Jeśli podano kontrast, pacjent pozostaje w pracowni pod obserwacją przez minimum 30 minut.
Tomografia komputerowa – jak się przygotować?
Przygotowanie do TK nie wymaga szczególnych czynności, co najwyżej zebrania informacji na temat własnego zdrowia i przyjmowanych leków.
Tomografia komputerowa – jak się ubrać?
Na badanie warto przyjść w luźnym ubraniu, niezawierającym metalowych elementów (to samo dotyczy bielizny).
Ile się czeka na wyniki tomografii komputerowej?
Obraz badania TK otrzymuje się natychmiast, ale na jego opis należy poczekać: w placówkach prywatnych 1-2 dni, NFZ – 1-2 tygodnie (pilne: kilka godzin).
Tomografia komputerowa – czy trzeba być na czczo?
Tylko przy TK z kontrastem trzeba być minimum 4-6 godzin bez jedzenia stałego.
Który lekarz kieruje na tomograf komputerowy?
Decyzję o wykonaniu tomografii komputerowej w ortopedii podejmuje ortopeda lub traumatolog pracujący w publicznym systemie opieki zdrowotnej bądź placówce prywatnej. Badanie jest bezpłatne w systemie NFZ, a cena procedury wykonanej prywatnie zależy m.in. od rodzaju badania i lokalizacji placówki.
Tomografia komputerowa – podsumowanie
Tomografia komputerowa stanowi niezastąpione narzędzie w diagnostyce ortopedycznej. Choć nie zawsze pozwala na uzyskanie obrazu patologii w wysokiej rozdzielczości, dla wielu pacjentów stanowi kluczowe narzędzie w postawieniu ostatecznej diagnozy. Z tego powodu tomografia komputerowa zyskuje na popularności, również w placówkach prywatnych. Według raportu Agencji Oceny Technologii Medycznych i Taryfikacji liczba wykonywanych badań wzrosła z 1,23 mln w 2017 r. do niemal 1,95 mln w 2024 r., czyli o ok. 58%.
Bibliografia:
Tomasz Karol Pietrzak, TOMOGRAFIA KOMPUTEROWA I OBRAZOWANIE REZONANSU MAGNETYCZNEGO W DIAGNOSTYCE MEDYCZNEJ, 2008. https://www.if.pw.edu.pl/~topie/nauka/tc_i_mri.pdf. [dostęp: 15.01.2026].
CT scan, 2026. https://en.wikipedia.org/wiki/CT_scan. dostęp: 15.01.2026].
Stephen P Power, Fiachra Moloney, Maria Twomey, Karl James, Owen J O’Connor, Michael M Maher, Computed tomography and patient risk: Facts, perceptions and uncertainties, 2016. https://pmc.ncbi.nlm.nih.gov/articles/PMC5183924/. dostęp: 15.01.2026].
Agencja Oceny Technologii Medycznych i Taryfikacji, Raport w sprawie ustalenia taryfy świadczeń nr DAiR.543.3.2025: Świadczenia gwarantowane obejmujące badania tomografii komputerowej oraz rezonansu magnetycznego, 2025. https://g.infor.pl/p/_files/38723000/dair54332025-diagnostyka-tk-rm-raport-20250922-38722963.pdf. dostęp: 15.01.2026].
Burak Üstün, Mustafa Korkut, Seçgin Söyüncü, Comparison of conventional radiography and computed tomography in patients admitted to the emergency department with extremity trauma — a retrospective study, 2023. https://journals.viamedica.pl/disaster_and_emergency_medicine/article/view/92490. dostęp: 15.01.2026].
Fabio Mancino, Andreas Fontalis, Ahmed Magan, Ricci Plastow, Fares S Haddad, The Value of Computed Tomography Scan in Three-dimensional Planning and Intraoperative Navigation in Primary Total Hip Arthroplasty, 2024. https://pmc.ncbi.nlm.nih.gov/articles/PMC10929541/. dostęp: 15.01.2026].
Caroline Neves, Caio A Nery, Fausto Celestino, Vinicius Pereira, Pedro Debieux Vargas Silva, Fabio Teruo Matsunaga, Joao Paulo Gonçalves, Fernando C Raduan, Nacime SB Mansur, Diego C Astur, Computed Tomography Changes Diagnosis, Management and Surgical Planning of Ankle Fractures, 2022. https://pmc.ncbi.nlm.nih.gov/articles/PMC9677139/. dostęp: 15.01.2026].
Vikramjeet Singh; Darren P. Sandean, CT Patient Safety And Care, 2023. https://www.ncbi.nlm.nih.gov/books/NBK567800/. dostęp: 15.01.2026].
Tomografia komputerowa to narzędzie diagnostyczne, które pozwala na wizualizację urazów. Jest stosunkowa tania i można ją wykonać w kilka minut, więc niemal całkowicie wyeliminowała wiele procedur chirurgicznych. A jakie znaczenie ma w ortopedii?

Natalia Dahlke
Koordynatorka pacjenta
+48 532 472 150
Pon-pt: 9.00 – 17.00

Informacja i rejestracja:
ortopedia.wroclaw@emc-sa.pl

Adres szpitala:
Centrum Ortopedii Zaawansowanej
ul. Pilczycka 144, 54-144 Wrocław

EuroMediCare to zabiegowy szpital specjalistyczny z przychodnią.
Od 2002 roku zapewnia pacjentom z Wrocławia, Dolnego Śląska i całej Polski nowoczesne, małoinwazyjne metody diagnostyczne i operacyjne.
Dysponuje czterema klimatyzowanymi salami operacyjnymi, endoskopowymi oraz działem diagnostyki obrazowej. Pacjenci szpitala przebywają w 1, 2 lub 3 – osobowych pokojach z łazienkami, TV i dostępem do Internetu.
