Natalia Dahlke
Koordynatorka pacjenta
+48 532 472 150
Pon-pt: 9.00 – 17.00
Nie masz pewności odnośnie diagnozy lub optymalnej ścieżki leczenia?
 Umów wizytę
Umów wizytę


Kolano skoczka dotyka nawet 21,3% aktywnych sportowców (Nutarelli i wsp., 2023). Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec przejściu schorzenia w stan przewlekły i rozwojowi niepełnosprawności. Jak szybko wyleczyć kolano skoczka?
Kolano skoczka – co to jest?
Kolano skoczka (inaczej tendinopatia więzadła rzepki) to schorzenie polegające na obecności zmian degeneracyjnych w więzadle łączącym rzepkę z kością piszczelową. Dochodzi do niego w wyniku działania sił generowanych przez mięsień czworogłowy uda.
Przykładowo podczas lądowania przy skoku w dal powstaje obciążenie sięgającą nawet 10-krotności masy ciała (Seyfarth i wsp., 1999).
Ta energia najpierw kumuluje się przez rozciągnięcie więzadła rzepki, a następnie uwalnia podczas jego skrócenia.
Jeżeli przekracza to osobnicze możliwości, następuje degradacja włókien kolagenowych.
Podobnie się dzieje w przypadku innych dynamicznych i nagłych ruchów, takich jak skakanie, lądowanie, przyspieszanie, zwalnianie.
Od czego robi się kolano skoczka?
Kolano skoczka nie powstaje w wyniku pojedynczego, ostrego urazu więzadła rzepki. Rozwija się, ponieważ uszkodzenie włókien kolagenowych następuje szybciej, niż organizm jest w stanie je zregenerować. A to z kolei wynika ze zbyt dużej częstotliwości i intensywności treningów.
Co ciekawe, W badaniach analizowano zależność między całkowitą liczbą godzin spędzonych na uprawianiu sportu a ryzykiem rozwoju tendinopatii więzadła rzepki, szczególnie wśród elitarnych piłkarzy.
Okazuje się, że podobne zjawisko obserwuje się również u sportowców z innych dyscyplin (siatkówka, lekkoatletyka, koszykówka, piłka ręczna).
Długotrwałe przeciążenia prowadzą do postępujących zmian strukturalnych w obrębie włókien kolagenowych oraz ścian naczyń krwionośnych więzadła rzepki, co w skrajnych przypadkach może skutkować koniecznością zakończenia kariery sportowej.
Jednak nie u każdego sportowca z danej dziedziny dojdzie do rozwoju kolana skoczka. Do czynników, które predysponują do tej patologii, można zaliczyć:
wiotkość więzadeł;
naprężenie mięśni czworogłowego, dwugłowego, biodrowo-lędźwiowego czy podkolanowego, które powoduje nierównomierne rozłożenie siły między kolanami;
nadmierny kąt Q kolana, który może prowadzić do niewłaściwego ustawienia rzepki i nierównomiernych obciążeń;
nieprawidłowa wysokość rzepki;
przebyte lub trwające zapalenie stawu kolanowego;
poziom kondycji sportowca oraz jego charakterystyczne cechy, m.in. wskaźnik masy ciała, stosunek obwodu talii do obwodu bioder, różnica długości kończyn dolnych, wysokość łuku stopy;
brak odpowiedniej rozgrzewki i rozciągania mięśni przed wysiłkiem fizycznym;
nieprawidłowa technika;
twardość podłoża;
rozwijająca się choroba autoimmunologiczna.
Jakie są objawy kolana skoczka?
Objawy kolana skoczka w pierwszej fazie mają związek ze stanem zapalnym. Dotknięta tkanka jest opuchnięta i pogrubiona, a nawet ma podwyższoną temperaturę. Jednak po pewnym czasie symptomy mogą ustąpić. Dlatego głównym objawem pozostaje ból, szczególnie w przedniej części kolana.
W I stopniu kolana skoczka ból pojawia się wyłącznie po wysiłku fizycznym, ale zaraz ustępuje.
W II ból jest odczuwalny także w trakcie wysiłku.
W III i IV ból wyraźnie się nasila, stopniowo uniemożliwia wykonywanie ćwiczeń i utrzymuje się nawet w spoczynku. Wielu chorych skarży się też na ból podczas długotrwałego siedzenia, kucania i wchodzenia po schodach. W zaawansowanych stadiach zwyrodnienia więzadła może pojawić się też zanik mięśnia czworogłowego uda spowodowany zmniejszoną mobilnością i złą biomechaniką ruchu.
Jak diagnozuje się kolano skoczka?
Rozpoznanie kolana skoczka rozpoczyna się od szczegółowego wywiadu medycznego prowadzonego przez lekarza ortopedę.
Następnie ocenia się zakres ruchu w stawie kolanowym, siłę mięśni oraz sprawdza, czy staw jest stabilny.
Specjalista skieruje także pacjenta na USG, które pozwala na wizualizację więzadła rzepki, ocenę jego grubości, poszukiwanie patologicznych zmian degeneracyjnych włókien kolagenowych oraz patologicznych naczyń krwionośnych wewnątrz więzadła, które mogą być źródłem przewlekłego bólu.
Rezonans magnetyczny wykonuje się z reguły w przypadku podejrzenia bardziej zaawansowanych uszkodzeń, zwłaszcza gdy wyniki USG nie są jednoznaczne bądź gdy podejrzewane są towarzyszące uszkodzenia innych struktur stawu kolanowego, takich jak łąkotki czy chrząstka stawowa.
Kolano skoczka – jak leczyć?
Leczenie kolana skoczka należy rozpocząć możliwie jak najwcześniej po pojawieniu się pierwszych objawów. Wczesna interwencja w pierwszych 2 fazach sprawia, że w 90% przypadków wystarcza leczenie zachowawcze, aby sportowcy wrócili do swojej aktywności po niespełna roku (Maffulli i wsp., 2021). Leczenie przewlekłej postaci schorzenia jest trudne – nawet po operacji wielu pacjentów dalej skarży się na objawy degeneracji więzadła rzepki.
Kolano skoczka – fizjoterapia i rehabilitacja
Oprócz środków przeciwbólowych i przeciwzapalnych w ostrej fazie tendinopatii rzepki stosuje się okłady lodowe (krioterapia). Zimno powoduje zwężenie naczyń krwionośnych, ograniczając dopływ krwi do obszaru zapalnego, co z kolei zmniejsza obrzęk i dyskomfort bólowy. Pomaga w tym także dostosowana do stanu pacjenta rehabilitacja, która dodatkowo wzmacnia siłę i wytrzymałość kolana.
Kolano skoczka – ćwiczenia ekscentryczne. Czy to naprawdę najważniejsze narzędzie rehabilitacji?
Ćwiczenia ekscentryczne skupiają się na fazie „opuszczania” (wydłużania mięśnia pod obciążeniem). Chodzi o wykonanie np. wolnego przysiadu na chorej nodze, podczas gdy do wstania używa się tylko zdrowej nogi. Przez wiele lat tego typu ćwiczenia były powszechnie uważane za najskuteczniejsze w łagodzeniu bólu przy kolanie skoczka. Jednak dzisiaj badania naukowe wskazują na większą bądź podobną korzyść z innego rodzaju ćwiczeń, np.:
izometrycznych, które polegają na napinaniu mięśnia bez ruchu w stawie, czyli bez zmiany jego długości;
PTLE – program progresywnego obciążania ścięgna, który obejmuje etapy ćwiczeń izometrycznych, następnie izotonicznych i plyometrycznych, a na końcu ćwiczenia specyficzne dla sportu;
HSR – ciężki, wolny i dokładnie kontrolowany trening oporowy.
Co istotne, analiza badań wskazuje na przewagę innych metod niż ćwiczenia ekscentryczne w specyficznych aspektach terapii. Przykładowo:
ćwiczenia izometryczne zapewniają większą ulgę w bólu w krótkim okresie;
ćwiczenia ekscentryczne mogą okazać się wsparciem w perspektywie długoterminowej.
Zauważono również, że PTLE przynosi istotnie lepsze efekty kliniczne po 24 tygodniach w porównaniu do izolowanej terapii ekscentrycznej. Dodatkowo wykazano, że schemat terapeutyczny łączący ćwiczenia z iniekcją osocza bogatopłytkowego (PRP) oraz suchym igłowaniem jest skuteczniejszy niż same ćwiczenia i suche igłowanie pod kontrolą USG (Trybulski i wsp., 2026; Breda i wsp., 2020; Faiza i wsp., 2025).
Kolano skoczka – podsumowanie
Kolano skoczka to dosyć częsta konsekwencja profesjonalnego uprawiania dyscyplin sportowych wymagających skoków. Jednak badania pokazują, że takie schorzenie może rozwinąć się też u osób nieaktywnych sportowo, które mają fizjologiczne predyspozycje do zbyt dużego obciążania włókien więzadła. Wczesne wykrycie zmian, szczególnie w dolnej części kolana, i wprowadzenie odpowiednich ćwiczeń w połączeniu z leczeniem zachowawczym okazuje się wystarczające do zatrzymania rozwoju niepełnosprawności.
Bibliografia
Sebastiano Nutarelli, Camilla Mondini Trissino da Lodi, Jill L Cook, Luca Deabate, Giuseppe Filardo, Epidemiology of Patellar Tendinopathy in Athletes and the General Population: A Systematic Review and Meta-analysis, 2023. https://pubmed.ncbi.nlm.nih.gov/37347023/. [dostęp: 13.02.2026].
A. Seyfarth, A. Friedrichs, V. Wank, R. Blickhan, Dynamics of the long jump, 1999. https://www.sciencedirect.com/science/article/abs/pii/S0021929099001372. [dostęp: 13.02.2026].
Matthew P Mead, Jonathan P Gumucio, Tariq M Awan, Christopher L Mendias, Kristoffer B Sugg, Pathogenesis and Management of Tendinopathies in Sports Medicine, 2017. https://pmc.ncbi.nlm.nih.gov/articles/PMC6530902/. [dostęp: 13.02.2026].
Nicola Maffulli, Francesco Oliva, Gayle D Maffulli, Filippo Migliorini, Failed Surgery for Patellar Tendinopathy in Athletes: Midterm Results of Further Surgical Management, 2021. https://pmc.ncbi.nlm.nih.gov/articles/PMC8013696/. [dostęp: 13.02.2026].
Robert Trybulski , Gracjan Olaniszyn, Filip Matuszczyk, Kamil Gałęziok, Andryi Vovkanych, Yaroslav Svyshch , Eccentric Training for Tendinopathies in Athletes: A Scoping Review and Evidence Gap Map, 2026. https://www.jssm.org/jssm-25-34.xml-Fulltext. [dostęp: 13.02.2026].
Stephan J Breda, Edwin H G Oei, Johannes Zwerver, Edwin Visser, Erwin Waarsing, Gabriel P Krestin, Robert-Jan de Vos, Effectiveness of progressive tendon-loading exercise therapy in patients with patellar tendinopathy: a randomised clinical trial, 2020. https://bjsm.bmj.com/content/55/9/501. [dostęp: 13.02.2026].
Faiza Sharif, Ashfaq Ahmad, Syed Amir Gilani, Dania Mahmood, A systematic review: impact of dry needling, isometric, and eccentric exercises on pain and function in individuals with patellar tendinopathy, 2025. https://pmc.ncbi.nlm.nih.gov/articles/PMC12259690/. [dostęp: 13.02.2026].
Kolano skoczka dotyka nawet 21,3% aktywnych sportowców (Nutarelli i wsp., 2023). Wczesne rozpoznanie i odpowiednie leczenie mogą zapobiec przejściu schorzenia w stan przewlekły i rozwojowi niepełnosprawności. Jak szybko wyleczyć kolano skoczka?

Ból kolan u starszej osoby to jedna z najczęstszych dolegliwości układu ruchu. Przyczyny bywają bardzo różne, a właściwe rozpoznanie ma bezpośredni wpływ na to, czy leczenie przyniesie ulgę. Na co zwrócić uwagę, jeśli seniora bolą kolana?
Co najczęściej wywołuje ból kolan u starszej osoby?
Staw kolanowy to największy i jeden z najbardziej obciążonych stawów w ciele człowieka. Przez całe życie przyjmuje ciężar ciała podczas chodzenia, wstawania i schodzenia po schodach, dlatego z wiekiem zaczyna dawać o sobie znać. Nic dziwnego, że dolegliwości bólowe w tym rejonie i choroby kolana są tak powszechne wśród seniorów.
Najczęstszą przyczyną bólu kolan u seniorów jest choroba zwyrodnieniowa stawów, zwana artrozą lub osteoartrozą. Według Światowej Organizacji Zdrowia kolano to właśnie staw kolanowy najczęściej ulega zmianom w przebiegu tej choroby. Na chorobę zwyrodnieniową stawów cierpi ok. 365 milionów ludzi, a ponad 70% z nich to osoby po 55. roku życia [1].
Choroba polega na stopniowym niszczeniu chrząstki stawowej, która traci zdolność amortyzowania obciążeń. Kości ocierają się o siebie, co wywołuje ból, sztywność i trzeszczenie. Charakterystyczne jest nasilenie dolegliwości rano i po dłuższym siedzeniu, a także ich stopniowe zmniejszanie po rozruszaniu stawu.
Kolejną przyczyną bywa reumatoidalne zapalenie stawów, choroba autoimmunologiczna atakująca błonę maziową. Objawia się symetrycznie: oba kolana bolą jednocześnie i towarzyszy temu obrzęk, zaczerwienienie oraz uczucie ciepłego stawu.
U seniorów częste są też zwyrodnieniowe uszkodzenia łąkotek, będące efektem nawarstwiających się przez lata mikrourazów. Objawiają się bólem przy zginaniu, uczuciem blokowania kolana i obrzękiem.
Osobną kategorię stanowią bóle rzekome promieniujące z biodra lub kręgosłupa lędźwiowego, mylnie przypisywane samemu stawowi.
Kiedy ból kolan u seniora jest niepokojący? Objawy towarzyszące
Ból kolana u starszej osoby może mieć różny charakter. Przy zmianach zwyrodnieniowych narasta stopniowo i zmniejsza się w spoczynku. Przy stanach zapalnych bywa intensywny nawet w nocy i utrudnia sen. Obrzęk, zaczerwienienie i ocieplenie skóry wokół stawu sugerują aktywny stan zapalny wymagający szybkiej konsultacji.
Do lekarza należy udać się bez zwłoki, gdy:
ból jest silny i nie ustępuje po kilku dniach;
kolano wyraźnie spuchło po urazie (ale również bez urazu);
pojawia się gorączka wskazująca na infekcję stawu;
senior nie może obciążyć nogi;
ból regularnie budzi go w nocy.
Diagnostyka bólu kolan u starszej osoby
Do jakiego lekarza udać się z bólem kolan? Pierwszym krokiem powinna być wizyta u lekarza rodzinnego, który oceni, czy należy skierować pacjenta do ortopedy lub reumatologa. Ortopeda zajmuje się uszkodzeniami mechanicznymi i zmianami zwyrodnieniowymi, a reumatolog diagnozuje stany zapalne.
Ból kolan u starszej osoby – badania
W przypadku przewlekłego lub nasilającego się bólu kolan u seniora duże znaczenie ma właściwe rozpoznanie, które pozwala ustalić przyczynę dolegliwości i dobrać właściwe leczenie.
W diagnostyce bólu kolan wykonuje się RTG pokazujące zaawansowanie zmian.
Przy podejrzeniu uszkodzeń łąkotek lekarz zleca USG lub rezonans magnetyczny.
Przy stanach zapalnych przydatne są badania krwi: OB, CRP i badania w kierunku chorób reumatycznych.
Leczenie bólu kolana u seniora
Leczenie bólu kolan u seniora zależy od przyczyny dolegliwości, stanu pacjenta oraz stopnia zaawansowania choroby. W każdym przypadku wymaga to indywidualnej oceny sytuacji przez specjalistę.
Farmakoterapia i iniekcje dostawowe
Podstawą farmakoterapii są leki przeciwbólowe i przeciwzapalne.
Paracetamol stosuje się przy łagodnych dolegliwościach jako bezpieczną opcję długoterminową.
Niesteroidowe leki przeciwzapalne działają skuteczniej przy bólu o charakterze zapalnym, jednak u seniorów wymagają ostrożności ze względu na ryzyko powikłań żołądkowych i nerkowych.
Bezpieczniejszą alternatywą są maści i żele stosowane miejscowo.
Przy zaawansowanym bólu lekarz może zalecić iniekcje dostawowe z kwasem hialuronowym lub kortykosteroidami, które przynoszą ulgę, choć nie zatrzymują postępu choroby.
Dieta, suplementacja i leczenie operacyjne
Dieta bogata w kwasy omega-3 ogranicza procesy zapalne, a witamina D i wapń chronią kości przed osteoporozą.
WHO wskazuje, że wysoki BMI odpowiada za ok. 20% obciążenia chorobą zwyrodnieniową, dlatego redukcja nadwagi wyraźnie zmniejsza dolegliwości.
Przy zaawansowanych uszkodzeniach łąkotek ortopeda może zaproponować artroskopię, małoinwazyjny zabieg oczyszczający staw.
Gdy zmiany są bardzo poważne i żadne leczenie zachowawcze nie przynosi ulgi, rozważa się endoprotezoplastykę, czyli wymianę stawu na implant.
Rehabilitacja i ćwiczenia na ból kolan u seniorów
Ruch jest jednym z najskuteczniejszych sposobów leczenia bólu kolan, pod warunkiem że jest właściwie dobrany. Rehabilitacja wzmacnia mięśnie stabilizujące kolano, odciążając tym samym staw. Najlepiej tolerowane przez stawy kolanowe są następujące aktywności:
pływanie;
aqua aerobik;
jazda na rowerze stacjonarnym;
spacery po równym terenie.
Ćwiczenia wzmacniające mięsień czworogłowy uda to podstawa każdego programu rehabilitacyjnego. Należy unikać klękania, głębokiego przysiadu i noszenia ciężkich zakupów.
Jak zapobiegać bólowi kolan u starszej osoby?
Profilaktyka zaczyna się od kontroli masy ciała i regularnej aktywności fizycznej, która spowalnia degenerację chrząstki. Ważne jest noszenie stabilnego obuwia z amortyzowaną podeszwą, bez wysokich obcasów. Seniorzy z chorobami reumatycznymi powinni też odbywać regularne wizyty u specjalisty i nie przerywać leczenia na własną rękę, aby uniknąć zaostrzenia dolegliwości.
Ból kolan u starszej osoby – najczęściej zadawane pytania
Na temat bólu kolan u seniorów często powtarza się kilka pytań. Poniżej publikujemy odpowiedzi na 2 najczęstsze.
Czy ból kolan u seniora zawsze wymaga operacji?
Większość przypadków udaje się opanować leczeniem zachowawczym. Operacja rozważana jest dopiero przy zaawansowanych zmianach lub uszkodzeniach nieodpowiadających na leczenie.
Dlaczego kolano boli bardziej rano?
Poranna sztywność i nasilony ból po przebudzeniu to typowe objawy choroby zwyrodnieniowej i RZS. Ustępują zazwyczaj po kilku minutach ruchu.
Ból kolan u starszej osoby – podsumowanie
Ból kolana u seniora rzadko wynika z jednej przyczyny. Najczęściej stoi za nim choroba zwyrodnieniowa stawów, ale w grę wchodzą też schorzenia zapalne, uszkodzenia łąkotek i bóle promieniujące. Niezależnie od przyczyny bólu dolegliwości skutecznie utrudniają codzienne funkcjonowanie. Im szybciej senior trafi do lekarza z niepokojącymi objawami, tym większa szansa na zachowanie sprawności i samodzielności.
Bibliografia:
World Health Organization (WHO), Osteoarthritis, 2023. https://www.who.int/news-room/fact-sheets/detail/osteoarthritis. [dostęp: 26.02.2026].
Steinmetz J.D. i wsp., Global, regional, and national burden of osteoarthritis, 1990-2020 and projections to 2050, 2023. https://pubmed.ncbi.nlm.nih.gov/37675071/. [dostęp: 26.02.2026].
Serwis pacjent.gov.pl, Endoprotezoplastyka stawu kolanowego, 2024. https://pacjent.gov.pl/aktualnosc/endoprotezoplastyka-stawu-kolanowego. [dostęp: 26.02.2026].
Piotr Jagiełło i wsp., Choroba zwyrodnieniowa stawów obwodowych, 2017. https://koordynowana.nfz.gov.pl/wp-content/uploads/2022/05/M16-M17-Choroba-zwyrodnieniowa-stawow-obwodowych.pdf. [dostęp: 26.02.2026].
Zofia Guła, Mariusz Korkosz, Bóle kolan u osób w starszym wieku – jak im zaradzić?, 2023. https://www.mp.pl/pacjent/reumatologia/lista/60155,bole-kolan-u-osob-w-starszym-wieku-jak-im-zaradzic. [dostęp: 26.02.2026].
Ból kolan u starszej osoby to jedna z najczęstszych dolegliwości układu ruchu. Przyczyny bywają bardzo różne, a właściwe rozpoznanie ma bezpośredni wpływ na to, czy leczenie przyniesie ulgę. Na co zwrócić uwagę, jeśli seniora bolą kolana?

Skręcenie kostki to jeden z najczęstszych urazów stawu skokowego, który dotyka ok. 2 – 7 osób na 1 000 rocznie [1]. Poniżej znajdziesz sprawdzone domowe sposoby na skręconą kostkę oraz jasne sygnały, kiedy samoleczenie już nie wystarczy.
Skręcenie kostki – kiedy można leczyć się w domu?
O tym, czy skręcenie kostki można bezpiecznie leczyć w domu, decyduje przede wszystkim stopień uszkodzenia więzadeł.
Skręcenie I stopnia to nadmierne rozciągnięcie więzadeł bez ich przerwania. Objawy obejmują umiarkowany ból kostki i lekki obrzęk, ale możliwość chodzenia zostaje zachowana. Sprawność wraca zazwyczaj w ciągu 1 – 2 tygodni i tu domowe metody zwykle wystarczają.
Przy II stopniu dochodzi do częściowego rozerwania włókien więzadłowych. Obrzęk jest wyraźny, pojawia się krwiak, a chodzenie sprawia silny ból. Domowe sposoby mogą wspomóc leczenie, jednak warto wykluczyć złamanie u lekarza.
Skręcenie III stopnia, czyli całkowite zerwanie więzadła, wymaga konsultacji medycznej.
Prosta zasada: jeśli po urazie możesz obciążyć stopę i ból jest znośny, zacznij od metod domowych. Jeśli staw jest niestabilny lub opuchlizna narasta gwałtownie, idź do lekarza.
Protokół RICE – podstawa postępowania w pierwszych dobach
Odpoczynek, lód, ucisk i uniesienie (RICE) to fundament leczenia skręconego stawu skokowego przez pierwsze 48 – 72 godziny.
R – odpoczynek oznacza ograniczenie obciążania stawu, a nie długotrwałe leżenie. Przy silnym bólu pomaga kula.
I – lód (a najlepiej schłodzone żelowe okłady) przykładaj przez 20 minut co 1 – 2 godziny. Rób to zawsze przez ręcznik, bo bezpośredni kontakt z odsłoniętą skórą grozi odmrożeniem.
C – elastyczny bandaż nakładaj od palców stopy w górę. Jeśli palce sinieją lub mrowią, poluzuj.
E – nogę unieś powyżej poziomu serca. Wieczorem wystarczą poduszki pod stopę.
Ciepło zaraz po urazie to błąd – rozszerza naczynia i nasila obrzęk. Ciepłe okłady i kąpiele mają sens dopiero po ustąpieniu ostrej fazy, gdy wspierają dopływ składników odżywczych do odbudowujących się więzadeł. Warto też wiedzieć, że nowsze wytyczne kliniczne promują protokół, który zamiast pełnego odpoczynku zaleca wczesne, kontrolowane obciążanie stawu. Badania pokazują, że delikatny ruch już od 2. doby skraca czas powrotu do sprawności.
Maści, żele i domowe okłady na skręconą kostkę
Miejscowe preparaty i proste domowe metody mogą skutecznie zmniejszyć ból oraz obrzęk w łagodnych skręceniach kostki, przyspieszając też powrót do sprawności.
Żele z diklofenakiem, ibuprofenem lub ketoprofenem dostępne bez recepty i stosowane miejscowo zmniejszają ból oraz obrzęk.
Żel z heparyną przyspiesza wchłanianie krwiaków – to dobry wybór, gdy po urazie pojawił się wyraźny siniak.
Żele z arniką to opcja roślinna o niejednoznacznych dowodach skuteczności, ale przez wielu pacjentów ceniona za ulgę w bólu.
Moczenie stopy w ciepłej wodzie z solą stosuje się dopiero po ustąpieniu obrzęku, nie w pierwszej dobie.
Okłady z liści kapusty mają działanie chłodzące i łagodzące – nie zaszkodzą.
Przy wyraźnym obrzęku pomocne bywa też lekkie masowanie kończyny od stopy w górę, co wspomaga odpływ limfy i przyspiesza wchłanianie płynu z tkanek. Nie należy jednak bezpośrednio masować miejsca urazu w pierwszych 48 godzinach.
Kinesiotaping – pomocny, ale nie zastąpi bandaża
Elastyczne taśmy naklejane wokół stawu skokowego mogą stabilizować staw i zmniejszać ból podczas chodzenia. Przeglądy badań wskazują na krótkotrwałą ulgę bólową, szczególnie w połączeniu z terapią manualną, jednak kinesiotaping nie zastąpi bandażowania ani ortezy jako podstawowej stabilizacji. Przy pierwszej aplikacji warto poprosić o pomoc fizjoterapeutę. Orteza stawu skokowego z usztywnieniem bocznym daje lepszą stabilizację niż sam bandaż i jest dostępna w aptekach bez recepty.
Ruch i ćwiczenia – ze skręconą kostką nie warto leżeć za długo
Po pierwszych 24 – 48 godzinach delikatne ćwiczenia zakresu ruchu pomagają utrzymać elastyczność tkanek i zmniejszają ryzyko przykurczów. W fazie regeneracji warto wykonywać:
krążenia stopą w obu kierunkach (10 – 15 powtórzeń, kilka razy dziennie);
zginanie i prostowanie stopy w pozycji siedzącej;
stanie na jednej nodze przez kilka sekund;
delikatne wstawanie na palce, gdy ból pozwala.
Regularne ćwiczenia proprioceptywne, czyli trening czucia głębokiego stawu, odbudowują reakcje obronne i zmniejszają ryzyko kolejnych urazów. Badanie kliniczne z udziałem blisko 550 sportowców wykazało 35-procentowe zmniejszenie ryzyka nawrotu skręcenia przy 8-tygodniowym programie ćwiczeń równoważnych w domu [2]. Program nie wymaga sprzętu – wystarczy stabilna podłoga i kilkanaście minut aktywności dziennie. Warto zacząć od prostych ćwiczeń na obu nogach, a dopiero gdy ból wyraźnie ustąpi, przejść do pracy na jednej kończynie.
Kiedy domowe leczenie skręconej kostki nie wystarczy?
Wizyta u ortopedy jest wskazana, gdy:
ból uniemożliwia obciążenie nogi;
obrzęk gwałtownie narasta;
widoczna jest deformacja stawu;
stopa lub palce są sine i zimne;
po kilku dniach leczenia nie ma żadnej poprawy.
Kolejne skręcenie w krótkim czasie to sygnał niestabilności wymagającej oceny specjalisty. W diagnostyce lekarz może zlecić RTG, USG lub rezonans magnetyczny. Nieleczona niestabilność przyspiesza proces zwyrodnieniowy chrząstki i może prowadzić do trwałych ograniczeń sprawności. Niestety, taki stan potrafi wybić z rytmu na długie miesiące, szczególnie osoby aktywne fizycznie lub pracujące na nogach.
Domowe sposoby na skręconą kostkę – najczęściej zadawane pytania
Poniżej znajdziesz wyjaśnienia kilku dodatkowych kwestii na temat domowego leczenia skręconej kostki.
Ile trwa gojenie skręconej kostki?
Czas gojenia skręconej kostki zależy od stopnia uszkodzenia więzadeł oraz wdrożonego leczenia. Wynosi:
I stopień – zazwyczaj 1 – 2 tygodnie;
II stopień – 3 – 6 tygodni.
Liczy się konsekwencja w ćwiczeniach i unikanie przeciążeń po zmniejszeniu bólu.
Czy można chodzić ze skręconą kostką?
Ostrożne chodzenie jest korzystniejsze niż całkowity bezruch, jeśli ból jest znośny. Przy silnych dolegliwościach odciąż kończynę kulą.
Co najlepiej działa na obrzęk?
W pierwszych 48 godzinach po urazie najskuteczniejsze są zimne okłady, uniesienie kończyny powyżej poziomu serca oraz zastosowanie elastycznego bandaża uciskowego. Żel z heparyną może dodatkowo przyspieszyć wchłanianie krwiaka. Chłodzenie należy stosować przez tkaninę, maksymalnie 15 – 20 minut jednorazowo, aby nie doprowadzić do podrażnienia skóry.
Jak odróżnić skręcenie od złamania?
Złamanie zazwyczaj powoduje silny natychmiastowy ból, niezdolność do obciążenia nogi i niekiedy wyczuwalną deformację. W przypadku wątpliwości badanie RTG pozwala szybko potwierdzić lub wykluczyć złamanie.
Domowe sposoby na skręconą kostkę – podsumowanie
Domowe sposoby na skręconą kostkę sprawdzają się przy urazach I i II stopnia. Takie metody obejmują m.in. protokół RICE w pierwszych dobach, żele i maści bez recepty, stopniowy powrót do ruchu oraz ćwiczenia proprioceptywne. Jeśli jednak po tygodniu nie ma poprawy lub pojawiają się niepokojące objawy, czas na wizytę u lekarza. Zawsze lepiej wykonać dodatkowe RTG niż zmagać się z chroniczną niestabilnością przez lata. Choć uraz może wydawać się niegroźny, nieprawidłowe leczenie zwiększa ryzyko przewlekłej niestabilności stawu i nawracających skręceń.
Bibliografia:
leki.pl, Epidemiologia skręcenia stawu skokowego – dane statystyczne. https://leki.pl/na/skrecenie-stawu-skokowego/epidemiologia/. [dostęp: 26.02.2026].
Maarten D W Hupperets,Evert A L M Verhagen, Willem van Mechelen, Effect of unsupervised home based proprioceptive training on recurrences of ankle sprain: randomised controlled trial, 2009. https://www.bmj.com/content/339/bmj.b2684. [dostęp: 26.02.2026].
Ankle pain, 2025. https://www.nhs.uk/conditions/foot-pain/ankle-pain/. [dostęp: 26.02.2026].
Ankle Pain, 2024. https://my.clevelandclinic.org/health/symptoms/15295-ankle-pain. [dostęp: 26.02.2026].
RICE Method for Injury, 2025. https://my.clevelandclinic.org/health/treatments/rice-method. [dostęp: 26.02.2026].
Sprains, 2022. https://www.mayoclinic.org/diseases-conditions/sprains/symptoms-causes/syc-20377938. [dostęp: 26.02.2026].
Profilaktyka urazów sportowych: Zasady bezpiecznego uprawiania aktywności fizycznej, 2024. https://www.gov.pl/web/psse-mysliborz/profilaktyka-urazow-sportowych-zasady-bezpiecznego-uprawiania-aktywnosci-fizycznej. [dostęp: 26.02.2026].
Stephanie Watson, Avulsion Fracture, 2018. https://www.healthline.com/health/avulsion-fracture. [dostęp: 26.02.2026].
Skręcenie kostki to jeden z najczęstszych urazów stawu skokowego, który dotyka ok. 2 – 7 osób na 1 000 rocznie. Poniżej znajdziesz sprawdzone domowe sposoby na skręconą kostkę oraz jasne sygnały, kiedy samoleczenie już nie wystarczy.
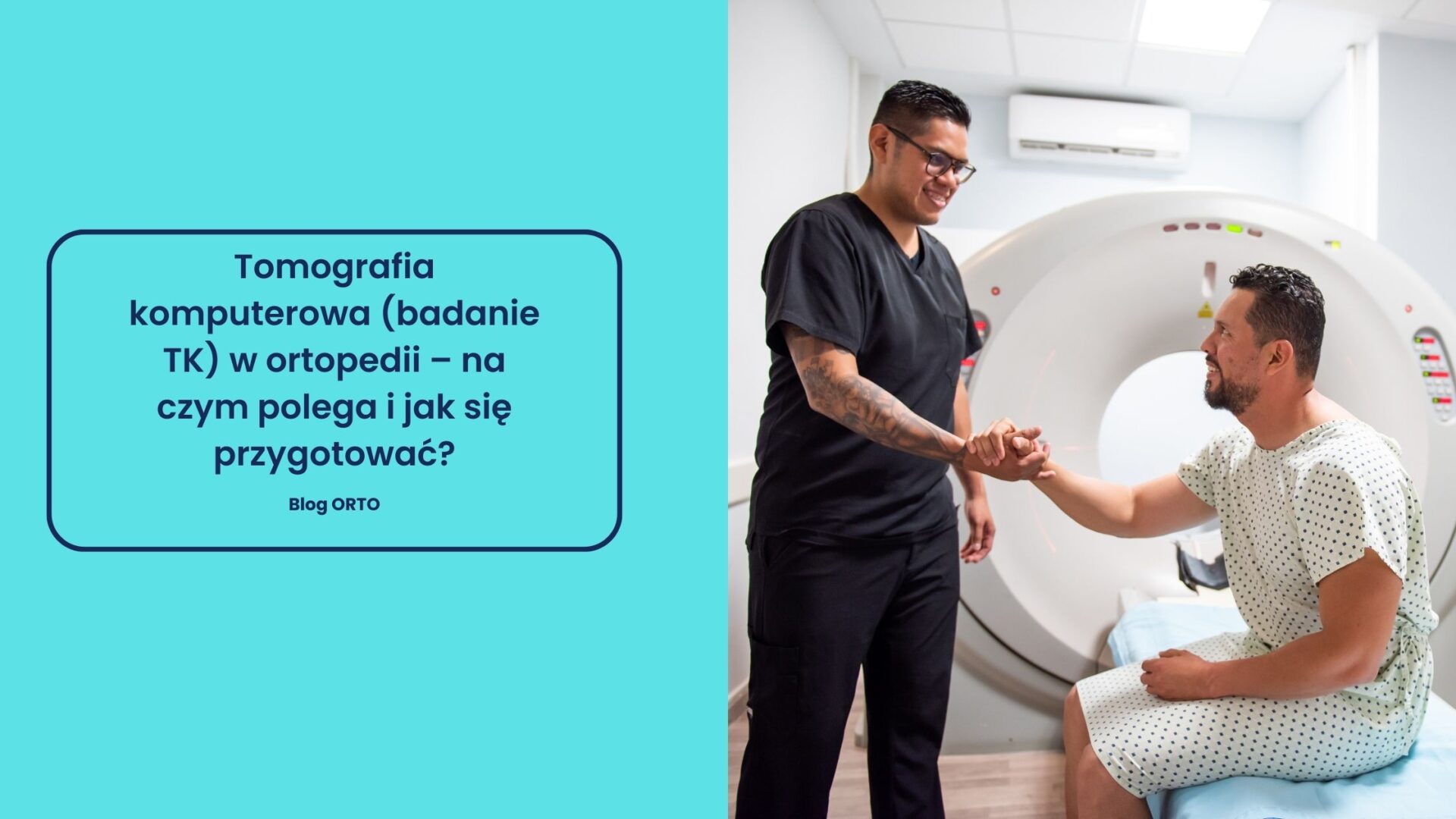
Tomografia komputerowa to narzędzie diagnostyczne, które pozwala na wizualizację urazów. Jest stosunkowa tania i można ją wykonać w kilka minut, więc niemal całkowicie wyeliminowała wiele procedur chirurgicznych. A jakie znaczenie ma w ortopedii?
Jak wygląda tomografia komputerowa?
Co to jest TK, czyli tomografia komputerowa? Już w 1982 r. Nikola Tesla wpadł na pomysł, że do zajrzenia „w głąb” człowieka można wykorzystać promieniowanie rentgenowskie (promieniowanie elektromagnetyczne z zakresu długości fali od 5 pm do 100 pm i od 0,1 nm do 10 nm). Dzięki temu 4 lata później powstało pierwsze dwuwymiarowe prześwietlenie ręki. Tomografią zaś nazywa się metodę pozwalającą uzyskać trójwymiarowy obraz badanego obszaru dzięki wykonaniu serii takich zdjęć z różnych kątów. I tak właśnie działa aparat tomograficzny, który:
skanuje – lampa rentgenowska i detektory obracają się wokół pacjenta, wykonując setki prześwietleń;
rejestruje dane – detektory mierzą natężenie promieniowania po przejściu przez ciało. Tkanki o wysokiej gęstości (kości) pochłaniają więcej promieniowania, miękkie tkanki przepuszczają je słabiej, a powietrze – prawie wcale. Dane surowe tworzą sinogram, czyli tablicę wartości liczbowych;
rekonstruuje obraz – zaawansowane algorytmy matematyczne przekształcają sinogram w cyfrowy obraz przekroju. Każda struktura otrzymuje wartość w jednostkach Hounsfielda (HU) – od nazwiska twórcy pierwszego aparatu tomograficznego.
Ile czasu trwa tomografia komputerowa?
Wykonanie tysięcy cienkich „plastrów” (1-5 mm grubości), które po złożeniu dają pełny obraz 3D badanego obszaru, może wydawać się czasochłonne. Jednak dzisiejsza technologia sprawiła, że całe badanie może trwać nawet do 2 minut.
Tomografia komputerowa – co wykrywa?
Co pokazuje tomografia komputerowa? W przeciwieństwie do rezonansu magnetycznego TK pozwala precyzyjnie ocenić stan kości, a także otaczające je tkanki miękkie, stawy i naczynia krwionośne. Jak podaje raport Agencji Oceny Technologii Medycznych i Taryfikacji (nr DAiR.543.3.2025), dzięki tomografii lekarze najczęściej wykrywają nowotwory (462,96 tys. porad) oraz choroby układu oddechowego (285,64 tys. porad).
Wskazania do wykonania tomografii komputerowej w ortopedii
W ortopedii badanie tomografii komputerowej służy do dokładnej diagnozy złamań kości, zwłaszcza tych obejmujących stawy, skomplikowanych lub wieloodłamowych (np. twarzoczaszki, miednicy, stawu biodrowego czy kolanowego).
TK umożliwia również ocenę deformacji kostnych i anomalii strukturalnych (zwyrodnienia), co jest niezwykle ważne przy planowaniu operacji korekcyjnych, takich jak endoprotezoplastyka lub złożone zabiegi ustawiające kości.
Ponadto jest też niezastąpionym narzędziem w monitorowaniu procesów gojenia się złamań.
Czy tomografia wykryje raka kości?
Tomografia komputerowa umożliwia precyzyjne zobrazowanie zmian nowotworowych pierwotnych oraz przerzutów do struktur kostnych. Lekarz dostrzega je dzięki jednostkom Hounsfielda, które określają gęstość tkanek (osteoporoza to >110 HU, a torbiele to 0-20 HU). Jednak samo badanie nie pozwala na ostateczne rozróżnienie między zmianami łagodnymi (np. kostniakowiak, chrzęstniak) a złośliwymi. Do potwierdzenia diagnozy konieczna jest biopsja z badaniem histopatologicznym.
Czy tomografia komputerowa jest szkodliwa? Przeciwwskazania
Czy tomografia komputerowa jest bezpieczna? Faktem jest, że badanie wykorzystuje promieniowanie jonizujące, którego skutki mogą się kumulować w organizmie. Jednak dawki promieniowania stosowane podczas badania TK ogranicza się do minimum, a przede wszystkim precyzyjnie kontroluje. Towarzystwo Fizyki Zdrowia stwierdziło, że przy dawkach poniżej 50-100 mSv „ryzyko skutków zdrowotnych jest albo zbyt małe, aby można je było zaobserwować, albo nie występuje” (https://pmc.ncbi.nlm.nih.gov/articles/PMC5183924). Przykładowo, skuteczna dawka w obrazowaniu miednicy to 3 mSv.
Nie oznacza to jednak, że nie istnieją żadne przeciwwskazania do badania. Można do nich zaliczyć:
ciążę, zwłaszcza w 1. trymestrze;
niewydolność nerek;
uczulenie na jod i produkty jodowe;
zaburzenia tarczycy, szczególnie nadczynność tarczycy;
cukrzycę insulinozależną.
Powikłania po tomografii komputerowej
Biorąc pod uwagę ograniczoną szkodliwość badania TK, ciężko wymienić potencjalne powikłania. Te, które mogą się pojawić, mają związek bardziej z podaniem kontrastu albo ze stresem wynikającym z przebiegu, niż z samym promieniowaniem jonizującym.
Na czym polega tomografia komputerowa?
Badanie tomografii komputerowej jest szybkie i bezbolesne.
Pacjent kładzie się na ruchomym stole, wsuwanym do tunelu.
Personel instruuje pacjenta przez interkom, zalecając wstrzymanie oddechu na 5-15 sekund, podczas gdy lampa rentgenowska wykonuje prześwietlenia.
Przed badaniem z kontrastem pacjentowi zakłada się wenflon, przez który wstrzykuje się środek jodowy.
Jeśli podano kontrast, pacjent pozostaje w pracowni pod obserwacją przez minimum 30 minut.
Tomografia komputerowa – jak się przygotować?
Przygotowanie do TK nie wymaga szczególnych czynności, co najwyżej zebrania informacji na temat własnego zdrowia i przyjmowanych leków.
Tomografia komputerowa – jak się ubrać?
Na badanie warto przyjść w luźnym ubraniu, niezawierającym metalowych elementów (to samo dotyczy bielizny).
Ile się czeka na wyniki tomografii komputerowej?
Obraz badania TK otrzymuje się natychmiast, ale na jego opis należy poczekać: w placówkach prywatnych 1-2 dni, NFZ – 1-2 tygodnie (pilne: kilka godzin).
Tomografia komputerowa – czy trzeba być na czczo?
Tylko przy TK z kontrastem trzeba być minimum 4-6 godzin bez jedzenia stałego.
Który lekarz kieruje na tomograf komputerowy?
Decyzję o wykonaniu tomografii komputerowej w ortopedii podejmuje ortopeda lub traumatolog pracujący w publicznym systemie opieki zdrowotnej bądź placówce prywatnej. Badanie jest bezpłatne w systemie NFZ, a cena procedury wykonanej prywatnie zależy m.in. od rodzaju badania i lokalizacji placówki.
Tomografia komputerowa – podsumowanie
Tomografia komputerowa stanowi niezastąpione narzędzie w diagnostyce ortopedycznej. Choć nie zawsze pozwala na uzyskanie obrazu patologii w wysokiej rozdzielczości, dla wielu pacjentów stanowi kluczowe narzędzie w postawieniu ostatecznej diagnozy. Z tego powodu tomografia komputerowa zyskuje na popularności, również w placówkach prywatnych. Według raportu Agencji Oceny Technologii Medycznych i Taryfikacji liczba wykonywanych badań wzrosła z 1,23 mln w 2017 r. do niemal 1,95 mln w 2024 r., czyli o ok. 58%.
Bibliografia:
Tomasz Karol Pietrzak, TOMOGRAFIA KOMPUTEROWA I OBRAZOWANIE REZONANSU MAGNETYCZNEGO W DIAGNOSTYCE MEDYCZNEJ, 2008. https://www.if.pw.edu.pl/~topie/nauka/tc_i_mri.pdf. [dostęp: 15.01.2026].
CT scan, 2026. https://en.wikipedia.org/wiki/CT_scan. dostęp: 15.01.2026].
Stephen P Power, Fiachra Moloney, Maria Twomey, Karl James, Owen J O’Connor, Michael M Maher, Computed tomography and patient risk: Facts, perceptions and uncertainties, 2016. https://pmc.ncbi.nlm.nih.gov/articles/PMC5183924/. dostęp: 15.01.2026].
Agencja Oceny Technologii Medycznych i Taryfikacji, Raport w sprawie ustalenia taryfy świadczeń nr DAiR.543.3.2025: Świadczenia gwarantowane obejmujące badania tomografii komputerowej oraz rezonansu magnetycznego, 2025. https://g.infor.pl/p/_files/38723000/dair54332025-diagnostyka-tk-rm-raport-20250922-38722963.pdf. dostęp: 15.01.2026].
Burak Üstün, Mustafa Korkut, Seçgin Söyüncü, Comparison of conventional radiography and computed tomography in patients admitted to the emergency department with extremity trauma — a retrospective study, 2023. https://journals.viamedica.pl/disaster_and_emergency_medicine/article/view/92490. dostęp: 15.01.2026].
Fabio Mancino, Andreas Fontalis, Ahmed Magan, Ricci Plastow, Fares S Haddad, The Value of Computed Tomography Scan in Three-dimensional Planning and Intraoperative Navigation in Primary Total Hip Arthroplasty, 2024. https://pmc.ncbi.nlm.nih.gov/articles/PMC10929541/. dostęp: 15.01.2026].
Caroline Neves, Caio A Nery, Fausto Celestino, Vinicius Pereira, Pedro Debieux Vargas Silva, Fabio Teruo Matsunaga, Joao Paulo Gonçalves, Fernando C Raduan, Nacime SB Mansur, Diego C Astur, Computed Tomography Changes Diagnosis, Management and Surgical Planning of Ankle Fractures, 2022. https://pmc.ncbi.nlm.nih.gov/articles/PMC9677139/. dostęp: 15.01.2026].
Vikramjeet Singh; Darren P. Sandean, CT Patient Safety And Care, 2023. https://www.ncbi.nlm.nih.gov/books/NBK567800/. dostęp: 15.01.2026].
Tomografia komputerowa to narzędzie diagnostyczne, które pozwala na wizualizację urazów. Jest stosunkowa tania i można ją wykonać w kilka minut, więc niemal całkowicie wyeliminowała wiele procedur chirurgicznych. A jakie znaczenie ma w ortopedii?

Aktywność fizyczna to zdrowie, ale nawet trenując rekreacyjnie, można doznać kontuzji. Najczęstsze urazy sportowe dotyczą stawów i mięśni. Na szczęście właściwa profilaktyka oraz odpowiednie postępowanie pozwalają zminimalizować to ryzyko.
Najczęstsze urazy sportowe
W rekreacyjnym uprawianiu sportu najczęściej dochodzi do urazów kończyn – zarówno dolnych, jak i górnych. Poniżej wymieniono najczęstsze urazy sportowe dotykające osoby aktywne fizycznie.
Skręcenia stawów – dochodzi do nich, gdy na staw zadziała zbyt duża siła i dojdzie do uszkodzenia (naciągnięcia lub przerwania) jego więzadeł. Objawia się ostrym bólem, obrzękiem i ograniczeniem ruchomości w stawie.
Naciągnięcia i naderwania mięśni lub ścięgien – powstają wskutek gwałtownego przeciążenia lub szarpnięcia mięśnia. Objawy to: nagły, ostry ból w momencie urazu, osłabienie funkcji mięśnia, a często także pojawienie się krwiaka (siniaka) w uszkodzonych tkankach.
Stłuczenia (siniaki) – urazy tkanek miękkich spowodowane bezpośrednim uderzeniem lub upadkiem. Objawami stłuczenia są: ból, obrzęk oraz wyraźne zasinienie skóry. Stłuczenie rzadko powoduje poważne ograniczenie ruchu, choć ból może utrzymywać się kilka dni.
Przyczyny urazów sportowych
Najczęstsza przyczyna kontuzji to brak rozgrzewki – nierozgrzane mięśnie i stawy są podatne na uszkodzenia przy nagłym wysiłku. Do urazów przyczyniają się też:
nieprawidłowa technika ruchu, np. zła postawa podczas ćwiczeń;
przeciążenie organizmu – zbyt forsowny trening przekraczający możliwości organizmu;
niewłaściwy sprzęt, np. zużyte obuwie sportowe.
Objawy urazów sportowych
W większości przypadków urazom towarzyszy ból oraz obrzęk kontuzjowanej okolicy.
Przy skręceniach i stłuczeniach często pojawia się również siniak (krwiak) pod skórą.
Poważniejsze kontuzje, jak zwichnięcia czy złamania, powodują bardzo silny ból, brak możliwości ruchu w stawie, a czasem widoczną deformację.
W przypadku przeciążeniowych urazów przewlekłych ból narasta stopniowo i początkowo może występować tylko podczas aktywności fizycznej.
Diagnostyka urazów sportowych
Przy poważniejszej kontuzji najlepiej skonsultować się z ortopedą lub lekarzem medycyny sportowej. Specjalista może zlecić badania obrazowe w celu diagnostyki urazu.
Zdjęcie rentgenowskie (RTG) pozwala sprawdzić, czy nie doszło do złamania kości.
Jeśli podejrzewa się uszkodzenie więzadeł, łąkotek lub mięśni, wykonuje się USG lub rezonans magnetyczny (MRI). Badania te dokładnie pokazują struktury wewnątrz stawu i stopień urazu.
Ważne! Przy podejrzeniu poważnej kontuzji (złamanie, zwichnięcie, zerwanie więzadła lub uraz głowy) trening należy natychmiast przerwać i nie testować zakresu ruchu ani stabilności „na siłę”. Po urazie głowy należy niezwłocznie skonsultować się z lekarzem, jeśli pojawiają się objawy, takie jak:
utrata przytomności;
narastający ból głowy;
wymioty;
splątanie;
senność;
zaburzenia równowagi.
Leczenie urazów sportowych
Leczenie zależy od rodzaju i ciężkości kontuzji. Aby zmniejszyć ból i obrzęk po urazie, należy:
przerwać aktywność i odciążyć kontuzjowane miejsce;
jak najszybciej je schłodzić (np. lodem);
zastosować ucisk (np. bandażem elastycznym);
unieść kończynę powyżej poziomu serca.
Po zabezpieczeniu urazu obowiązuje przerwa w treningach – od kilku dni przy lekkim naciągnięciu mięśnia do kilku tygodni (a nawet miesięcy) przy poważniejszych kontuzjach. Lekarz może zalecić leki przeciwbólowe i przeciwzapalne (np. ibuprofen lub paracetamol), a czasem krótkotrwałe unieruchomienie stawu (np. usztywnienie go w ortezie). Należy jednak unikać długiego unieruchomienia, ponieważ brak ruchu sprzyja sztywności stawu i osłabieniu mięśni.
Operacja chirurgiczna bywa konieczna tylko w najcięższych przypadkach, np. przy całkowitym zerwaniu ważnego więzadła lub ścięgna albo skomplikowanym złamaniu. Wówczas ortopeda może zrekonstruować uszkodzone struktury operacyjnie (np. zszyć zerwane ścięgno, zespolić złamane kości). Decyzja o operacji jest podejmowana indywidualnie na podstawie wyników badań i stanu pacjenta.
Rehabilitacja w urazach sportowych
Rehabilitacja pourazowa jest niezbędna dla pełnego wyzdrowienia i zapobiegania nawrotom kontuzji. Rehabilitację często rozpoczyna się już kilka dni po urazie, gdy tylko ustąpi ostry ból, po czym kontynuuje przez tygodnie lub miesiące, aż do całkowitego powrotu do formy.
Fizjoterapia w urazach sportowych polega na systematycznych ćwiczeniach i zabiegach, które przywracają sprawność uszkodzonej części ciała. Obejmuje różne metody usprawniania, takie jak:
ćwiczenia czynne (rozciągające, wzmacniające, poprawiające stabilizację stawów);
techniki manualne (np. masaż tkanek, mobilizacje stawów);
zabiegi fizykalne (jak krioterapia, laseroterapia, ultradźwięki).
Rodzaj terapii zawsze dobierany jest indywidualnie do urazu.
Zapobieganie urazom sportowym
Choć kontuzje czasem przytrafiają się nawet mimo ostrożności, wielu z nich można zapobiec dzięki kilku prostym zasadom.
Rozgrzewka przed treningiem – zawsze poświęć kilka minut na lekkie ćwiczenia wprowadzające (trucht, wymachy, rozciąganie), by przygotować mięśnie i stawy do wysiłku. Rozgrzane tkanki są bardziej elastyczne i znacznie rzadziej ulegają kontuzjom.
Poprawna technika i umiar – ucz się wykonywać ćwiczenia prawidłowo (w razie potrzeby skorzystaj z porady trenera) i nie przeceniaj swoich możliwości. Zwiększaj obciążenia i tempo treningu stopniowo, aby uniknąć przeciążenia mięśni i stawów.
Odpowiedni sprzęt i regeneracja – używaj właściwego wyposażenia sportowego (np. noś kask na rowerze, zakładaj stabilizatory zalecone przez lekarza) i dbaj o regenerację organizmu. Zaplanuj dni odpoczynku, wysypiaj się i nawadniaj – przemęczone mięśnie łatwiej ulegają urazom.
Urazy sportowe – najczęściej zadawane pytania
Poniżej 2 dodatkowe kwestie, o które często pytają pacjenci.
Jak długo odpoczywać po kontuzji?
Lekkie kontuzje wymagają kilku dni przerwy. Poważniejszy uraz stawu oznacza przynajmniej kilka tygodni przerwy, a powrót do sportu po złamaniu czy operacji może zająć nawet kilka miesięcy. Zawsze zaczekaj z treningiem, aż ból całkowicie ustąpi i lekarz lub fizjoterapeuta potwierdzi, że można wracać do aktywności.
Co zrobić, jeśli ból wraca przy wznowieniu treningów?
Nawrót bólu to znak, że uraz nie jest w pełni wyleczony lub powrót do ćwiczeń nastąpił zbyt szybko. Natychmiast przerwij trening i odpocznij jeszcze kilka dni. Wróć potem do lżejszych ćwiczeń wzmacniających kontuzjowane miejsce. Jeśli ból wciąż powraca, skonsultuj się z lekarzem.
Jakie są najczęstsze urazy sportowe? Podsumowanie
Urazy sportowe najczęściej dotyczą skręceń, naciągnięć i stłuczeń, a najlepsze efekty daje spokojne postępowanie w ostrej fazie i stopniowy powrót do obciążeń. W przypadku podejrzenia poważniejszej kontuzji trening trzeba przerwać, a miejsce urazu zabezpieczyć. Należy też szybko zgłosić się po poradę lekarską, ponieważ odpowiednia reakcja skraca czas leczenia i zmniejsza ryzyko powikłań. Z kolei rehabilitacja i fizjoterapia pomagają nie tylko złagodzić ból, ale też odbudować siłę, stabilizację i kontrolę ruchu, dzięki czemu ryzyko nawrotu urazu maleje.
Bibliografia
Profilaktyka urazów sportowych: Zasady bezpiecznego uprawiania aktywności fizycznej, 2024. https://www.gov.pl/web/psse-mysliborz/profilaktyka-urazow-sportowych-zasady-bezpiecznego-uprawiania-aktywnosci-fizycznej. [dostęp: 20.01.2026].
RICE Method for Injury, 2025. https://my.clevelandclinic.org/health/treatments/rice-method. [dostęp: 20.01.2026].
Sprains, 2022. https://www.mayoclinic.org/diseases-conditions/sprains/symptoms-causes/syc-20377938. [dostęp: 20.01.2026].
Aktywność fizyczna to zdrowie, ale nawet trenując rekreacyjnie, można doznać kontuzji. Najczęstsze urazy sportowe dotyczą stawów i mięśni. Na szczęście właściwa profilaktyka oraz odpowiednie postępowanie pozwalają zminimalizować to ryzyko.

Choroby kolana to problem zdrowotny, który może dotknąć osoby w każdym wieku. Staw kolanowy podlega dużym obciążeniom podczas aktywności fizycznej, a jednocześnie pozostaje w „bezruchu” podczas siedzenia. Jak wpływa to na ryzyko uszkodzenia?
Rodzaje chorób kolan (nazwy medyczne)
Jakie są najczęstsze problemy z kolanami? Trudno odpowiedzieć na to pytanie, ponieważ choroby kolan obejmują tak dużo dolegliwości, że brakuje statystyk opisujących częstość występowania każdej z nich. Jednak na pewno do tych powszechniejszych można zaliczyć chorobę zwyrodnieniową (gonartrozę), choroby zapalne i uszkodzenia mechaniczne.
Niezapalna choroba zwyrodnieniowa kolan (gonartroza)
W Polsce na gonartrozę cierpi prawie 2 miliony osób, przy czym kolano jest jednym z najczęściej zajętych stawów.
Schorzenie polega na stopniowym niszczeniu chrząstki stawowej, co prowadzi do bólu i ograniczenia ruchomości.
Wśród osób po 45 roku życia zmiany zwyrodnieniowe widać w obrazie radiologicznym u 19-28% pacjentów, a po 60 r.ż. odsetek ten wzrasta do 37%.
W grupie seniorów schorzenie częściej występuje u kobiet (https://www.termedia.pl/Choroba-zwyrodnieniowa-stawow,48,27612,1,0.html).
Zapalenia stawów kolan
Kolejną grupą chorób w obrębie kolan są stany zapalne stawów kolanowych.
Opracowanie z 2014 r. podawało, że ok. 400 000 osób w Polsce choruje na różne schorzenia stawów o podłożu zapalnym, w tym np. toczeń rumieniowaty czy dna moczanowa, które również mogą obejmować staw kolanowy (https://spartanska.pl/wp-content/uploads/raport_wczesna_diagnostyka_ChR.pdf).
Z kolei dane z 2019 r. informowały, że reumatoidalne zapalenie stawów (RZS) w Polsce dotyka 1,06% kobiet i 0,74% mężczyzn. Jest to choroba autoimmunologiczna, w której układ odpornościowy atakuje błonę maziową stawu, prowadząc do zapalenia, bólu i zniszczenia chrząstki (https://www.termedia.pl/reumatologia/Personalizacja-leczenia-to-nie-przywilej-to-wymog-wspolczesnej-medycyny,36129.html).
Uszkodzenia mechaniczne kolana
Według danych NFZ w 2019 r. urazy kolana dotknęły około 244 000 osób w Polsce. Do najczęściej zgłaszanych należały:
stłuczenia kolana (ok. 30%);
skręcenia i naderwania innych lub nieokreślonych struktur kolana (ok. 21%);
inne wewnętrzne uszkodzenia kolana u ok. 9% pacjentów (https://pubmed.ncbi.nlm.nih.gov/34187936/).
Statystyki te nie uwzględniają jednak zerwania lub skręcenia więzadeł stabilizujących kolano, takich jak więzadła krzyżowe przednie (ACL), tylne (PCL) i poboczne (MCL, LCL). W Polsce urazy ACL występują u około 1 na 1 000 osób, co daje niemal 38 tys. przypadków rocznie (https://www.balticsportscience.com/cgi/viewcontent.cgi?article=1305&context=journal). Najczęściej dochodzi do nich w połączeniu z innymi uszkodzeniami więzadeł.
Z uszkodzeniem więzadeł wiąże się także większe ryzyko urazu łąkotki oraz rzepki. Co prawda nie dysponujemy danymi epidemiologicznymi z Polski, jednak badania z USA wskazują częstość urazów łąkotki na poziomie 61 na 100 000 osób, a zwichnięcia rzepki – 5,8 na 100 000 (https://www.ncbi.nlm.nih.gov/books/NBK482427/).
Przyczyny chorób kolana
Choroby kolan u dorosłych mają wiele przyczyn, które mogą występować jednocześnie. Najłatwiejszym źródłem do zidentyfikowania jest aktywność fizyczna, szczególnie u początkujących sportowców z niedopracowaną techniką. Przykładowo aż 75% przypadków uszkodzenia więzadła krzyżowego przedniego (ACL) dotyczy amatorów sportowych. Z kolei częstość zwichnięcia rzepki wzrasta prawie 6-krotnie w grupie aktywnych młodych do 17 r.ż. w porównaniu z populacją ogólną (https://www.balticsportscience.com/cgi/viewcontent.cgi?article=1305&context=journal).
Kolejnym powszechnie znanym czynnikiem jest starzenie się. Chrząstka stawowa z wiekiem traci naturalną zdolność do regeneracji, co prowadzi do jej powolnego niszczenia. Dodatkowo kobiety są bardziej narażone na rozwój chorób kolan z powodu zmian hormonalnych, szczególnie po menopauzie. Przyczynia się też do tego staż w pracy wymagającej wielogodzinnego stania, kucania, opierania się na kolanach bądź siedzenia.
Wśród czynników rozwoju chorób kolan można wymienić również:
otyłość,
wady postawy,
choroby ogólnoustrojowe,
wcześniej przebyte urazy – badania pokazują, że u ponad 75% pacjentów z objawową chorobą zwyrodnieniową stawów występują uszkodzenia łąkotki (https://pmc.ncbi.nlm.nih.gov/articles/PMC7359983/).
Jednak w większości przypadków (również u osób starszych) to siedzący tryb życia i brak wystarczającej ilości ruchu odpowiada za rozwój chorób kolan. Jedno z badań, które objęło 23 tys. ludzi wskazało, że osoby siedzące powyżej 10 godzin dziennie (w porównaniu do osób siedzących mniej) mają:
1,28 razy większe szanse na przewlekły ból kolana;
0,78 razy większe szanse na ból kolana, jeśli pozostają aktywne fizycznie;
3,48 razy większe szanse na przewlekły ból kolan przy BMI ≥30.
Co ważne, inne analizy także wskazują, że nawet większość starszych osób spędza czas siedząc bądź leżąc, co niestety osłabia mięśnie stabilizujące kolana i zwiększa nadwagę (https://pmc.ncbi.nlm.nih.gov/articles/PMC6546935/).
Choroby kolana – objawy
Spektrum objawów zmienia się w zależności od rodzaju schorzenia kolan. Jednak większość osób przede wszystkim zgłasza 3 symptomy:
ból o zróżnicowanym nasileniu;,
obrzęk;
ograniczenie mobilności i charakterystyczne „trzaski” podczas ruszania.
Choroby kolana – leczenie
Leczenie chorób kolanowych może przybierać różne formy. Wybór metody leczenia zależy od:
rodzaju schorzenia,
stopnia zaawansowania,
wieku pacjenta,
ogólnego stanu zdrowia.
Leczenie przeciwbólowe i ćwiczenia
Terapię zaczyna się najczęściej od zmniejszenia dolegliwości bólowych i zapalnych. Stosuje się w tym celu różne formy farmakoterapii oraz metody pozwalające na odciążenie struktur kolanowych. Jest to możliwe m.in. poprzez:
odpoczynek,
okłady z kostek lodu,
kompresję np. bandażem,
uniesienie nogi,
ewentualne zmniejszenie wagi.
Co więcej, ćwiczenia o niskiej intensywności zaleca się pacjentom z bólem uogólnionym, natomiast cierpiących z powodu zwyrodnienia stawów zachęca się do ćwiczeń o umiarkowanej intensywności (50-70% maksymalnego tętna), 3 dni w tygodniu (https://pmc.ncbi.nlm.nih.gov/articles/PMC6815384/).
Leczenie operacyjne
Niestety, istnieją dolegliwości kolan, które wymagają operacji, np.:
całkowite zerwanie ACL u osób, które chcą powrócić do aktywności sportowej lub mają nawracającą niestabilność kolana;
niestabilne uszkodzenie łąkotki z mechanicznym zablokowaniem stawu, ponieważ prowadzi to do trwałego uszkodzenia chrząstki stawowej;
rozszczepienie łąkotki u sportowca, które bez naprawy chirurgicznej będzie się pogłębiać, szczególnie u aktywnych osób;
pierwsze zwichnięcie rzepki, w celu uniknięcia ponownych urazów. Ocenia się, że przy braku dodatkowych czynników ryzyka ponowne zwichnięcie może wystąpić u 31,2% chorych. Przy 1 czynniku (np. pacjent ma poniżej 20 lat lub dysplazję bloczka wysokiego stopnia), ryzyko rośnie do 36,6%, a przy 3 lub więcej – ryzyko nawrotu jest bardzo wysokie i wynosi 86,2% (https://pmc.ncbi.nlm.nih.gov/articles/PMC7869156/). Co więcej, brak operacji może doprowadzić do wczesnego rozwoju choroby zwyrodnieniowej stawu;
każde znaczne złamanie rzepki, które powoduje przesunięcie fragmentów lub separację. Bez chirurgicznego zszycia fragmentów, mięsień czworogłowy nie będzie funkcjonować prawidłowo, a pacjent – samodzielnie chodzić.
Choroby kolana – podsumowanie
W opracowaniu z 2018 r. podano: „Ból kolana dotyka około 25% dorosłych, a jego częstość występowania wzrosła o prawie 65% w ciągu ostatnich 20 lat, co stanowi prawie 4 miliony wizyt w podstawowej opiece zdrowotnej rocznie” (https://pubmed.ncbi.nlm.nih.gov/30325638). Rozwój technologii i zmiany w stylu życia sprawiły, że choroby kolan dotykają dziś coraz większej liczby osób – nie z powodu chorób ogólnoustrojowych, takich jak RZS, lecz przede wszystkim wskutek niskiej aktywności fizycznej. Jest to nie tylko problem zdrowotny, ale też poważny koszt społeczny i ekonomiczny.
Bibliografia
Piotr Adrian Klimiuk, Anna Kuryliszyn-Moskal, Choroba zwyrodnieniowa stawów, 2016. https://www.termedia.pl/Choroba-zwyrodnieniowa-stawow,48,27612,1,0.html/. [dostęp: 18.12.2025].
Brygida Kwiatkowska, Filip Raciborski, Maria Maślińska, Anna Kłak, Jerzy Gryglewicz, Piotr Samel-Kowalik, Wczesna diagnostyka chorób reumatycznych − ocena obecnej sytuacji i rekomendacje zmian, 2014. https://spartanska.pl/wp-content/uploads/raport_wczesna_diagnostyka_ChR.pdf. [dostęp: 18.12.2025].
Izabela Obarska, Maciej Stajszczyk, Personalizacja leczenia to nie przywilej – to wymóg współczesnej medycyny, 2019. https://www.termedia.pl/reumatologia/Personalizacja-leczenia-to-nie-przywilej-to-wymog-wspolczesnej-medycyny,36129.html. [dostęp: 18.12.2025].
Piotr Bednarski, Karolina Piekarska, Traumatic Knee Injuries in 2016-2019 – an Analysis of Newly Diagnosed Patients Based on NHF Data Reporting, 2021. https://pubmed.ncbi.nlm.nih.gov/34187936/. [dostęp: 18.12.2025].
Pawel Gwiazdon, Agnieszka Racut, Magdalena Strozik, Katarzyna Klimek, Diagnosis, treatment and statistic of anterior cruciate ligament injuries, 2019. https://www.balticsportscience.com/cgi/viewcontent.cgi?article=1305&context=journal, [dostęp: 18.12.2025].
Steve Wolfe; Matthew A. Varacallo; Joshua D. Thomas; Jeffrey J. Carroll; Chadi I. Kahwaji, Patellar Instability, 2023. https://www.ncbi.nlm.nih.gov/books/NBK482427/. [dostęp: 18.12.2025].
Kavyansh Bhan, Meniscal Tears: Current Understanding, Diagnosis, and Management, 2020. https://pmc.ncbi.nlm.nih.gov/articles/PMC7359983/. [dostęp: 18.12.2025].
Ruixue Zhaoyang, Lynn M Martire, Daily Sedentary Behavior Predicts Pain and Affect in Knee Arthritis, 2018. https://pmc.ncbi.nlm.nih.gov/articles/PMC6546935/. [dostęp: 18.12.2025].
Sook-Hyun Lee, Chihyoung Son, Sujung Yeo, In-Hyuk Ha, Cross-sectional analysis of self-reported sedentary behaviors and chronic knee pain among South Korean adults over 50 years of age in KNHANES 2013-2015, 2019. https://pmc.ncbi.nlm.nih.gov/articles/PMC6815384/. [dostęp: 18.12.2025].
Juan Pablo Martinez-Cano, Julián Chica, Juan José Martinez-Arboleda, Erika Rincón-Escobar, Laura Zamudio-Castilla, Martin Renjifo, Alfredo Martinez-Rondanelli, Patellofemoral Dislocation Recurrence After a First Episode: A Case-Control Study, 2021. https://pmc.ncbi.nlm.nih.gov/articles/PMC7869156/. [dostęp: 18.12.2025].
Christopher W Bunt, Christopher E Jonas, Jennifer G Chang, Knee Pain in Adults and Adolescents: The Initial Evaluation, 2018. https://pubmed.ncbi.nlm.nih.gov/30325638/. [dostęp: 18.12.2025].
Choroby kolana – jakie są przyczyny? Jakie są objawy schorzenia? Jak przebiega diagnostyka i leczenie? Odpowiadamy we wpisie.

Złamanie kości śródstopia objawia się zazwyczaj bólem, który pojawia się po potknięciu, skoku czy uderzeniu. Uraz może unieruchomić nawet najbardziej aktywną osobę, ale wczesna diagnoza i zaplanowana rehabilitacja pozwalają odzyskać pełną sprawność.
Czy złamanie kości śródstopia jest poważne?
Śródstopie to 5 podłużnych kości, które łączą palce z kośćmi stępu. Stanowią swoisty filar podtrzymujący łuk stopy, a ich elastyczność umożliwia amortyzowanie sił działających na ciało podczas ruchu. Złamanie nawet jednej z nich zaburza równowagę całego układu i zmienia sposób poruszania się. Najczęściej uraz dotyczy 2. lub 5. kości śródstopia, które przenoszą największe obciążenia.
Złamana kość śródstopia – przyczyny
Złamania kości śródstopia występują zarówno u sportowców, jak i u osób, które na co dzień nie trenują. U młodszych są przeważnie wynikiem przeciążenia lub kontuzji, a u starszych – skutkiem osteoporozy i osłabienia kości. Najczęstsze przyczyny złamania śródstopia to:
silne uderzenie lub skręcenie stopy, np. podczas potknięcia lub zeskoczenia z wysokości;
długotrwałe przeciążenie, typowe dla biegaczy, tancerzy i żołnierzy;
zaburzenia mineralizacji kości spowodowane niedoborem wapnia lub witaminy D.
Ryzyko urazu zwiększa również nieodpowiednie obuwie. Zbyt twarda podeszwa, wąskie noski lub brak amortyzacji zwiększają nacisk na delikatne struktury śródstopia. Warto pamiętać, że u kobiet urazy zdarzają się częściej z powodu częstego noszenia butów na obcasie, które intensyfikują napięcie w przodostopiu.
Złamanie kości śródstopia – objawy
Złamanie śródstopia najczęściej objawia się ostrym, kłującym bólem stopy w centralnej części.
Dolegliwość nasila się przy każdym kroku i ustępuje dopiero po odciążeniu nogi.
Po kilku godzinach pojawia się obrzęk, zaczerwienienie, a w niektórych przypadkach – widoczne zniekształcenie stopy.
Przy złamaniach przeciążeniowych objawy narastają stopniowo. Początkowo przypominają zwykłe zakwasy, jednak z czasem jednak ból staje się bardziej punktowy i utrudnia chodzenie.
W każdym przypadku, gdy stopa boli i puchnie po urazie, nie warto czekać, „aż przejdzie”. Wczesna konsultacja ortopedyczna pozwala uniknąć poważniejszych komplikacji.
Złamanie kości śródstopia – diagnostyka
Diagnostyka urazu rozpoczyna się od dokładnego wywiadu i badania fizykalnego przeprowadzanego przez lekarza ortopedę. Specjalista ocenia bolesność, zakres ruchu oraz stopień obrzęku. Często już na tym etapie można określić, która kość uległa uszkodzeniu.
Podstawowym badaniem obrazowym jest zdjęcie RTG stopy w co najmniej 2 projekcjach. Umożliwia ocenę przebiegu linii złamania i stopnia przemieszczenia odłamów.
W przypadku niejednoznacznych wyników wykonuje się tomografię komputerową, a przy podejrzeniu mikropęknięć – rezonans magnetyczny (MRI).
Nowoczesne ośrodki coraz częściej wykorzystują także USG stopy, które pozwala na ocenę stanu tkanek miękkich i więzadeł. Jest to istotne, ponieważ złamaniu często towarzyszy uraz więzadeł stawu skokowego lub mięśni grzbietowych stopy.
Pełna diagnostyka pozwala nie tylko na potwierdzenie złamania, ale też na opracowanie indywidualnego planu rehabilitacji.
Złamanie kości śródstopia – leczenie
W przypadku złamań bez przemieszczenia stosuje się leczenie zachowawcze, które obejmuje:
unieruchomienie;
farmakoterapię, czyli leki przeciwbólowe i przeciwzapalne, które łagodzą dyskomfort;
chłodne okłady zmniejszające obrzęk.
W złamaniach z przemieszczeniem lub przy uszkodzeniu powierzchni stawowej konieczna bywa operacja. Chirurg ustawia fragmenty kości w prawidłowej pozycji i stabilizuje je śrubami lub płytkami. Dzięki technikom małoinwazyjnym blizny są minimalne, a okres rekonwalescencji krótszy.
Ile goi się złamanie śródstopia?
Zrost kostny rozwija się etapami. Najpierw powstaje krwiak, następnie tzw. zrost miękki, który po kilku tygodniach twardnieje i przekształca się w kość. Cały proces trwa zwykle 6-8 tygodni, ale u osób starszych lub z chorobami metabolicznymi może się wydłużyć.
Rehabilitacja po złamaniu kości śródstopia
Po zdjęciu unieruchomienia konieczna jest reedukacja chodu. Początkowo pacjent porusza się z pomocą kul, ucząc się równomiernego rozkładu ciężaru ciała. Fizjoterapeuta pomaga dobrać ćwiczenia, które zwiększają zakres ruchu i zapobiegają sztywności stawu skokowego. Dzięki stopniowemu treningowi mięśnie odzyskują siłę, a stopa – elastyczność.
Jakie ćwiczenia można wykonywać po złamaniu kości śródstopia? Proces rekonwalescencji obejmuje kilka etapów, które należy przechodzić stopniowo:
etap mobilizacji – ćwiczenia poprawiające ruchomość palców i stawu skokowego;
etap wzmacniania – trening oporowy, chodzenie na palcach, podnoszenie drobnych przedmiotów palcami;
etap stabilizacji – ćwiczenia równoważne i propriocepcyjne, które przywracają kontrolę nad ruchem.
Często wprowadza się też terapię manualną, masaż poprzeczny lub taping, który stabilizuje stopę i ułatwia pracę mięśniom.
Jak uniknąć nawrotu urazu?
Po wyleczeniu złamania kości śródstopia warto wprowadzić kilka nawyków ochronnych.
Wygodne, dobrze dopasowane buty z elastyczną podeszwą i amortyzacją to podstawa.
Należy unikać chodzenia po twardych powierzchniach boso i dbać o prawidłową masę ciała, ponieważ nadwaga zwiększa nacisk na śródstopie.
Dodatkowo warto regularnie wykonywać proste ćwiczenia wzmacniające mięśnie stóp i łydek, takie jak wspięcia na palce czy rozciąganie łuku podłużnego.
Osoby z osteoporozą powinny systematycznie kontrolować poziom wapnia i witaminy D oraz włączać dietę bogatą w produkty mleczne, jaja i ryby.
U osób trenujących kluczowa jest rozgrzewka oraz stopniowe zwiększanie obciążeń. Powrót do sportu powinien być przemyślany – zbyt szybkie tempo może zakończyć się kolejnym złamaniem przeciążeniowym.
Złamanie kości śródstopia – najczęściej zadawane pytania
Poniżej znajdziesz wyjaśnienia kilku spraw, o które często pytają pacjenci.
Czy złamanie śródstopia wkłada się w gips albo ortezę?
Tak, stopa zostaje unieruchomiona na 4-6 tygodni. W tym czasie ważne jest całkowite odciążenie kończyny, aby kość mogła się zrosnąć bez ryzyka przesunięcia.
Czy każde złamanie wymaga operacji?
Nie. Większość złamań bez przemieszczenia leczy się zachowawczo. Operacja konieczna jest tylko w przypadku dużego przesunięcia fragmentów.
Czy można chodzić przy złamaniu kości śródstopia?
Nie powinno się tego robić. Nawet drobne pęknięcie wymaga odpoczynku i odciążenia nogi, aby zapobiec dalszemu uszkodzeniu.
Kiedy można wrócić do sportu po złamaniu?
Najczęściej po 10-12 tygodniach. Decyzję o powrocie do aktywności podejmuje lekarz na podstawie zdjęcia kontrolnego i oceny siły mięśniowej.
Złamanie kości śródstopia – podsumowanie
Złamanie kości śródstopia to uraz, który wymaga wczesnej diagnostyki, odpowiedniego leczenia i dobrze prowadzonej rehabilitacji. Takie podejście pomaga odzyskać pełną sprawność oraz zapobiec nawrotom bólu. Stopa to podpora całego ciała – jej zdrowie decyduje o komforcie codziennego życia, dlatego warto o nią dbać.
Bibliografia
Mayo Clinic, Broken foot, 2024. https://www.mayoclinic.org/diseases-conditions/broken-foot/symptoms-causes/syc-20355492. [dostęp: 21.11.2025].
Cleveland Clinic, Broken Foot (Fractured Foot), 2023. https://my.clevelandclinic.org/health/diseases/broken-foot-fractured-foot. [dostęp: 21.11.2025].
David Bica, Ryan A. Sprouse, Joseph Armen, Rozpoznawanie i leczenie częstych złamań w obrębie stopy, 2019. https://www.mp.pl/medycynarodzinna/artykuly/199436,rozpoznawanie-i-leczenie-czestych-zlaman-w-obrebie-stopy. [dostęp: 21.11.2025].
Złamanie kości śródstopia - jakiesą przyczyny i objawy? Jak przebiega leczenie i diagnostyka? Odpowiadamy na pytania we wpisie.

Niestabilność stawu ramiennego to pojęcie obejmujące wiele zaburzeń pracy barku. Jest szczególnie uciążliwa dla osób po urazach oraz uprawiających sporty angażujące ręce, ponieważ znacząco obniża funkcjonalność barku. Co warto wiedzieć o tym urazie?
Niestabilność stawu ramiennego – charakterystyka urazu
O niestabilności stawu ramiennego najczęściej mówi się, gdy głowa kości ramiennej nienaturalnie wysuwa się z panewki łopatki. Jeśli towarzyszą temu charakterystyczne objawy, np. hipermobilność, świadczy to o poważniejszych nieprawidłowościach w strukturach stabilizujących bark, takich jak:
mięśnie stożka rotatorów,
ścięgno dwugłowe,
architektura kostna samego stawu,
panewka stawowa i więzadła wewnętrzne stawu.
Niestabilność stawu ramiennego – przyczyny
Najczęstszą przyczyną niestabilności stawu ramiennego jest uraz, szczególnie zwichnięcie przednie (1,7% populacji ogólnej) w wyniku wypadku komunikacyjnego lub sportowego.
Znacznie rzadziej zdarza się niestabilność tylna, która stanowi ok. 10% przypadków niestabilności barku (https://openorthopaedicsjournal.com/VOLUME/7/PAGE/310/FULLTEXT/).
Za rozwój dolegliwości mogą odpowiadać również powtarzające się przeciążenia, zwłaszcza u sportowców. Osoby uprawiające baseball, tenis, siatkówkę czy pływanie poddają staw ramienny ekstremalnym obciążeniom w pozycji odwiedzenia i rotacji zewnętrznej. Wielokrotne powtarzanie tych ruchów powoli rozluźnia struktury stabilizujące, co prowadzi do mikrourazów, które po skumulowaniu powodują niestabilność stawu barkowego.
Innym źródłem problemu jest wrodzona wiotkość tkanki łącznej – nadmierna elastyczność więzadeł i torebki stawowej uwarunkowana genetycznie. Zwiększa podatność na niestabilność wielokierunkową – gdy głowa kości ramiennej przesuwa się do przodu, do tyłu, jak również w dół.
Niestabilność stawu ramiennego – objawy
Osłabienie i ból barku to najczęściej odczuwane symptomy niestabilności tego stawu, zwłaszcza podczas aktywności wiążących się z uniesieniem i rotacją ramienia.
Charakterystyczna jest też obawa pacjentów przed wykonaniem pewnych ruchów.
Niektóre osoby zgłaszają również przeskakiwanie z typowym „kliknięciem” lub „trzeszczeniem” w stawie.
Czasami dodatkowo pojawia się drętwienie i osłabienie mięśni.
Niestabilność stawu ramiennego – testy diagnostyczne
Oprócz badań obrazowych oraz wywiadu lekarz może skorzystać z kilku testów klinicznych, które ułatwiają rozpoznanie niestabilności stawu ramiennego.
Testy prowokacyjne niestabilności przedniej
W ocenie niestabilności przedniej stawu ramiennego najczęściej wykorzystuje się testy prowokacyjne. O wyniku dodatnim można powiedzieć przede wszystkim wtedy, gdy pojawia się uczucie niepokoju lub zagrożenia wyskoczeniem stawu, a nie sam ból.
Test hiperodwiedzenia (ang. Hyperabduction Test / test Gagey’ego). Lekarz stabilizuje łopatkę jedną ręką, a drugą biernie odwodzi ramię pacjenta do momentu, aż łopatka zacznie się poruszać. Wynik dodatni to odwiedzenie przekraczające około 105° bądź wyraźna asymetria w porównaniu z drugim barkiem.
Test obawy (ang. Apprehension Test) przeznaczony jest do oceny niestabilności przedniej. Wykonuje się go w pozycji leżącej lub stojącej, z ramieniem odwiedzionym do około 90° i przy zgiętym w łokciu. Badający stopniowo zwiększa rotację zewnętrzną.
Test repozycji (ang. Relocation Test). Głowę kości ramiennej delikatnie przesuwa się w tył poprzez nacisk na przednią część barku. Ustąpienie bólu (jeśli występuje) jest interpretowane jako wynik dodatni i wskazuje na niestabilność przednią. Po badaniu lekarz często szybko zwalnia ucisk – nagły powrót uczucia zagrożenia wyskoczeniem dodatkowo potwierdza wynik.
Testy wiotkości stawów (nadmierna ruchomość stawu ramiennego)
Drugą grupę badań stanowią testy oceniające wiotkość stawu (hipermobilność), które określają, czy głowa kości ramiennej nadmiernie przesuwa się w stawie.
Test obciążenia i przesunięcia (ang. Load-and-Shift Test). Pacjent pozostaje w pozycji siedzącej lub leżącej. Lekarz stabilizuje łopatkę i „dociska” głowę kości ramiennej do panewki, a następnie przesuwa ją w kierunku przednim oraz tylnym, oceniając zakres przesunięcia.
Objaw bruzdy (ang. Sulcus Sign) umożliwia ocenę dolnej wiotkości stawu ramiennego. Test przeprowadza się zwykle w pozycji siedzącej, z ramieniem swobodnie opuszczonym wzdłuż tułowia. Badający pociąga ramię pacjenta ku dołowi, obserwując charakterystyczne zagłębienie (bruzdę) pod wyrostkiem barkowym. Przy przesunięciu głowy kości ramiennej większym niż 2 cm test cechuje się niską czułością (28%) i bardzo wysoką swoistością (97%), dlatego jego interpretacja wymaga porównania z barkiem przeciwnym oraz kontekstu klinicznego.
Testy szuflady – ocena przesunięcia w kierunku przednim i tylnym
Istotne znaczenie mają również testy szuflady – przedniej oraz tylnej. Oba badania wykonuje się w pozycji leżącej, co umożliwia precyzyjną stabilizację łopatki, a tym samym ocenę rzeczywistego przesuwania się głowy kości ramiennej względem panewki, a nie ruchu całego zespołu barkowego.
Niestabilność stawy ramiennego – jak leczyć?
Leczenie niestabilności stawu ramiennego zależy od typu i stopnia uszkodzenia oraz od tego, czy niestabilność ma podłoże traumatyczne (urazowe) czy atraumatyczne. W łagodzeniu bólu pomagają niesteroidowe leki przeciwzapalne, które chwilowo pomagają też zwiększyć zakres ruchu. Jednak właściwe leczenie dolegliwości realizuje się głównie poprzez fizjoterapię.
Niestabilność stawu ramiennego – fizjoterapia
Fizjoterapia składa się z kilku grup ćwiczeń, które mają na celu:
zwiększenie zakresu ruchu – dąży się do przywrócenia pełnych ruchów ręki: unoszenia, prostowania oraz skręcania jej do wewnątrz i na zewnątrz;
wzmacnianie tkanek miękkich i mięśni (np. stożka rotatorów);
stabilizację łopatki oraz poprawę świadomości przestrzennej stawu.
Trening może obejmować np. ćwiczenia równowagi na niestabilnych powierzchniach czy rzuty piłki do ściany i jej łapanie. Oczywiście program fizjoterapii dostosowany jest do stanu pacjenta, stopnia dolegliwości (np. inaczej wygląda u osoby po pierwszym zwichnięciu, a inaczej u pacjentów po operacji). Zajęcia zaczyna się z reguły od lekkich ćwiczeń w granicach tolerancji bólu, następnie wprowadza się aktywności czynne wspomagane, np. z taśmą elastyczną. W późniejszych miesiącach stopniowo zwiększa się obciążenie i trudność ćwiczeń.
Niestabilność stawu ramiennego – podsumowanie
Niestabilność stawu ramiennego to złożone schorzenie wymagające wielodyscyplinarnego podejścia. Warto jednak podkreślić, że zarówno rehabilitacja stawu, jak i profilaktyka urazu polega na tym samym: wzmacnianiu mięśni poprzez prawidłowo wykonywane ćwiczenia i regularne rozciąganie obręczy barkowej.
Bibliografia:
https://openorthopaedicsjournal.com/VOLUME/7/PAGE/310/FULLTEXT/. [dostęp: 19.11.2025].
https://pmc.ncbi.nlm.nih.gov/articles/PMC5855406/. [dostęp: 19.11.2025].
https://physiotherapyonline.net/blog/sulcus-sign-test. [dostęp: 19.11.2025].
https://bangaloreshoulderinstitute.com/tests-to-diagnose-shoulder-instability/. [dostęp: 19.11.2025].
Niestabilność stawu ramiennego – jak rozpoznać i leczyć? Odpowiadamy w naszym wpisie.

Złamania osteoporotyczne to złamania spowodowane osteoporozą, czyli chorobą osłabiającą kości. W efekcie nawet niewielka siła może prowadzić do poważnych urazów. Skąd biorą się te złamania i kto jest na nie najbardziej narażony?
Co to jest złamanie osteoporotyczne?
Złamanie osteoporotyczne (zwane także złamaniem niskoenergetycznym lub złamaniem fragmentarnym) to złamanie kości, które występuje w wyniku działania siły o stosunkowo niewielkim natężeniu – takiej, która u zdrowego człowieka nie powodowałaby uszkodzenia struktury kostnej. Czasami dochodzi do nich w wyniku zwykłych, codziennych sytuacji – kichania, przenoszenia lekkich przedmiotów, a nawet zmiany pozycji ciała.
Jakie jest najczęstsze złamanie osteoporotyczne?
Złamania osteoporotyczne mają charakterystyczne lokalizacje, które wynikają zarówno z budowy anatomicznej, jak i z mechaniki sił działających na kości. Przeważnie dotykają obszarów bogatych w tkankę gąbczastą, gdzie utrata masy kostnej jest szczególnie widoczna. Do najczęstszych złamań osteoporotycznych należą urazy:
kręgosłupa (zwłaszcza odcinka piersiowego i lędźwiowego),
biodra (szyjka kości udowej i bliższy koniec kości udowej),
przedramienia (dystalny koniec kości promieniowej, tzw. złamanie Collesa),
bliższego końca kości ramiennej (guz proksymalny),
żeber,
miednicy,
kości piszczelowej (proksymalne).
Jak objawiają się złamania osteoporotyczne?
Niektóre objawy złamań osteoporotycznych wynikają z lokalizacji urazu, np. ból w konkretnej okolicy ciała, niemożność poruszania kończyną, a przy uszkodzeniach kręgów – wady postawy czy stopniowe zmniejszanie się wzrostu. Występują też wspólne symptomy – takie same, jak przy „klasycznych” złamaniach:
nagły, silny ból,
obrzęki i zasinienia tkanek miękkich,
deformacja lub nieprawidłowe ustawienie kości.
Ważne: wiele kompresyjnych złamań kręgosłupa przebiega bezobjawowo.
Złamania osteoporotyczne – przyczyny
Złamania osteoporotyczne są bezpośrednią konsekwencją osteoporozy, czyli przewagi procesów niszczenia tkanki kostnej nad jej tworzeniem. Jeśli gęstość mineralna kości (BMD) osiągnie wartość poniżej krytycznej (tzw. progu złamania), kość traci swoją funkcję podporową i zdolność do przenoszenia obciążeń mechanicznych.
Kto jest najbardziej narażony na złamania osteoporotyczne? Czynniki ryzyka to:
wiek powyżej 50. roku życia,
płeć żeńska,
zaburzenia/zmiany hormonalne (menopauza, niedobór testosteronu, zaburzenia hormonów tarczycy i przytarczyc),
obciążenia rodzinne,
niski wskaźnik BMI i szczupła sylwetka,
niedobory składników pokarmowych (szczególnie wapnia i witaminy D, a także białka),
siedzący tryb życia,
palenie papierosów,
przyjmowanie niektórych leków (np. przewlekłe stosowanie glikokortykosteroidów),
choroby towarzyszące (zwłaszcza reumatoidalne zapalenie stawów, cukrzyca typu 1, zaburzenia wchłaniania).
Złamania osteoporotyczne – diagnostyka
Diagnostyka złamań osteoporotycznych opiera się na dokładnym wywiadzie lekarskim oraz badaniach fizykalnych (np. pomiar wzrostu, ocena postawy ciała, badanie palpacyjne). Poza tym wykonuje się badania obrazowe, takie jak:
RTG,
tomografia komputerowa,
rezonans magnetyczny
densytometria (pomiar gęstości kości) – złoty standard diagnostyki osteoporozy.
Oprócz tego lekarz może zlecić badania laboratoryjne.
Do jakiego lekarza udać się przy podejrzeniu złamania osteoporotycznego?
Zazwyczaj z dokuczliwymi objawami pacjent najpierw zwraca się do lekarza POZ lub internisty. Każdy z nich może przeprowadzić podstawową diagnostykę i skierować na dalsze konsultacje.
Specjalista, który zajmuje się diagnostyką i leczeniem osteoporozy i jej powikłań, to reumatolog.
Za terapię samych złamań odpowiada z kolei ortopeda lub traumatolog.
Złamania osteoporotyczne – leczenie
Leczenie złamań osteoporotycznych to proces wieloetapowy, obejmujący zarówno leczenie ostrego złamania, jak i terapię osteoporozy w celu zapobiegania kolejnym złamaniom.
Po urazie najważniejsze jest złagodzenie bólu i ograniczenie wynikającej z niego niesprawności.
W zależności od lokalizacji złamania i stanu pacjenta stosuje się leczenie zachowawcze albo operacyjne (np. zespolenie kości udowej, wertebroplastykę).
Następnym krokiem jest leczenie osteoporozy oraz rehabilitacja.
Leczenie farmakologiczne złamań osteoporotycznych
Decyzja o wdrożeniu leczenia farmakologicznego powinna być oparta na kompleksowej ocenie ryzyka.
Leki pierwszego wyboru w leczeniu osteoporozy i zapobieganiu złamaniom wynikającym z tej choroby to bisfosfoniany. Mechanizm działania polega na zmniejszaniu aktywności osteoklastów (komórek niszczących kości) oraz przyspieszaniu ich apoptozy. Podobne właściwości ma denosumab (w postaci iniekcji podskórnych).
Z kolei leki wspomagające powstawanie nowej tkanki kostnej to teryparatyd oraz ranelinian strontu.
W uzasadnionych przypadkach lekarz może też zalecić suplementację wapnia i witaminy D.
Dieta przy złamaniach osteoporotycznych
Prawidłowa dieta stanowi fundament profilaktyki i leczenia osteoporozy oraz złamań osteoporotycznych. Należy zapewnić odpowiednią ilość wapnia, witaminy D i białka. Zalecane produkty spożywcze to:
mleko i przetwory mleczne,
ryby (szczególnie małe rybki z ośćmi, np. sardynki),
ziarna i produkty pełnoziarniste,
orzechy i nasiona,
rośliny strączkowe.
Do jadłospisu warto też wprowadzić zielone warzywa liściaste (jarmuż, brokuł, kapusta). Oprócz tego należy zaprzestać palenia tytoniu, które przyspiesza rozwój osteoporozy oraz unikać nadmiernego spożycia alkoholu.
Rehabilitacja po złamaniu osteoporotycznym
Po złamaniu osteoporotycznym należy jak najszybciej wdrożyć rehabilitację. Ćwiczenia i zabiegi mają na celu:
poprawę siły mięśniowej, koordynacji i równowagi (lepsza stabilizacja i postawa ciała zmniejszają ryzyko upadków);
zwiększenie gęstości kości (za pomocą ćwiczeń oporowych i z obciążeniem).
Czy można zapobiec złamaniom osteoporotycznym?
Zapobieganie złamaniom osteoporotycznym stanowi integralną część profilaktyki osteoporozy.
Osoby młodsze powinny dbać o utrzymanie prawidłowego poziomu wapnia i witaminy D w organizmie, natomiast seniorzy powinni koncentrować się na ochronie przed upadkami.
Niezwykle ważna jest też aktywność fizyczna, ponieważ kości to żywe tkanki, które dostosowują swoją budowę do codziennych obciążeń.
Brak ruchu „rozleniwia” i osłabia kości, przez co stają się bardziej podatne na uszkodzenia i złamania.
Złamania osteoporotyczne – podsumowanie
Osteoporoza to podstępna choroba, która przez lata może rozwijać się bezobjawowo – dopóki nie dojdzie do złamania osteoporotycznego. Specjaliści oceniają, że urazy te dotyczą ⅓ kobiet oraz ⅕ mężczyzn po 50. roku życia. Niestety, starzenie się społeczeństwa może sprawić, że odsetek ten będzie wzrastał. Dlatego profilaktyka osteoporozy ma tak wielkie znaczenie i powinna zaczynać się już u dzieci oraz młodych dorosłych.
Bibliografia
https://www.mp.pl/pacjent/reumatologia/choroby/64948,osteoporoza. [dostęp: 5.11.2025].
https://www.praktycznafizjoterapia.pl/artykul/osteoporoza-rola-fizjoterapii-w-diagnostyce-profilaktyce-i-leczeniu. [dostęp: 5.11.2025].
https://www.praktycznafizjoterapia.pl/artykul/kompresyjne-zlamania-w-przebiegu-osteoporozy-kompleksowe-leczenie-studium-przypadku. [dostęp: 5.11.2025].
Złamania osteoporotyczne to złamania spowodowane osteoporozą, czyli chorobą osłabiającą kości. Na czym polegają i kto jest w grupie ryzyka?

Osteoporoza osłabia kości i zwiększa ryzyko złamań, szczególnie w rejonie biodra. Jednak dzięki rozwojowi ortopedii nawet przy zaawansowanej osteoporozie operacja biodra jest możliwa i często stanowi najlepszą drogę do odzyskania sprawności. Osteoporoza a operacja biodra – czy zatem jest możliwa taka operacja?
Jak osteoporoza wpływa na układ kostny?
Osteoporoza to choroba metaboliczna prowadząca do utraty gęstości mineralnej i zaburzenia mikrostruktury kości. Z czasem stają się one bardziej kruche, co znacząco zwiększa ryzyko złamań – nawet przy niewielkich urazach. Choroba rozwija się powoli i przez lata może przebiegać bezobjawowo – dopiero złamanie bywa pierwszym sygnałem ostrzegawczym. Najczęściej wpływają na nią czynniki takie jak:
Niedobór wapnia i witaminy D,
Mała aktywność fizyczna,
Przewlekłe leczenie sterydami,
Niska masa ciała,
Zaburzenia hormonalne.
Poza tym wraz z wiekiem struktura kostna ulega osłabieniu, a staw biodrowy staje się jednym z najbardziej narażonych miejsc. Dodatkowo wpływ mają czynniki środowiskowe – siedzący tryb życia, dieta uboga w białko i ograniczony dostęp do światła słonecznego.
Czy osteoporoza uniemożliwia operację biodra?
Kiedy dochodzi do urazu, wielu pacjentów zastanawia się, czy tak kruche kości w ogóle mogą zostać zoperowane. Na szczęście osteoporoza nie jest przeciwwskazaniem do zabiegu. Lekarze wykonujący endoprotezoplastykę biodra dobierają rodzaj protezy i technikę operacyjną tak, by zapewnić stabilność nawet przy osłabionej strukturze kości.
U pacjentów z osteoporozą częściej stosuje się endoprotezy cementowe, które mocuje się przy użyciu specjalnego cementu kostnego. Zapewnia to stabilne osadzenie implantu w porowatej tkance. U osób z lepszą gęstością kostną możliwe bywa zastosowanie protez bezcementowych, które integrują się z kością w naturalny sposób. Decyzję o rodzaju zabiegu poprzedza kompleksowa diagnostyka – badania obrazowe, ocena gęstości kości oraz analiza chorób współistniejących.
Przygotowanie i przebieg endoprotezoplastyki biodra u pacjenta z osteoporozą
Zabieg endoprotezoplastyki polega na usunięciu zniszczonych fragmentów stawu i zastąpieniu ich elementami metalowymi lub ceramicznymi. Operacja trwa zazwyczaj około dwóch godzin. Współczesne techniki chirurgiczne pozwalają ograniczyć uraz tkanek i szybciej rozpocząć rehabilitację.
Przygotowanie pacjenta obejmuje dokładną diagnostykę, stabilizację chorób współistniejących oraz wyrównanie poziomu witaminy D i wapnia. Lekarze zwracają również uwagę na kondycję mięśniową, równowagę i ogólną wydolność organizmu, które wpływają na późniejszy proces rekonwalescencji. Pacjenci z osteoporozą powinni szczególnie dbać o nawodnienie, odpowiednie żywienie i unikanie długiego unieruchomienia przed operacją – im lepsza forma ogólna, tym większe szanse na szybki powrót do sprawności.
Rehabilitacja po operacji biodra przy osteoporozie
Rehabilitacja rozpoczyna się już w pierwszej dobie po operacji. Pacjent wykonuje ćwiczenia oddechowe i stopniowo uczy się siadać, wstawać i chodzić przy asekuracji. W kolejnych dniach wprowadzane są ćwiczenia poprawiające siłę mięśni i stabilność stawu.
Fizjoterapeuci zwracają uwagę, by ruch był kontrolowany i bez bólu przekraczającego granicę dyskomfortu. Regularne ćwiczenia pomagają zapobiec powikłaniom i przyspieszają odzyskanie samodzielności. Podstawowe zalecenia po operacji to:
Codzienna aktywność w granicach zaleconych przez specjalistę,
Unikanie gwałtownych skrętów i zgięć kończyny po stronie operowanej,
Korzystanie z kul lub balkonika do czasu pełnej stabilizacji,
Utrzymywanie prawidłowej masy ciała i regularne kontrole lekarskie.
Z czasem pacjent może wracać do lekkich aktywności, takich jak spacery, pływanie czy ćwiczenia w wodzie. Rehabilitacja trwa zwykle od kilku tygodni do kilku miesięcy i wymaga systematyczności.
Profilaktyka – jak wspierać zdrowie kości po zabiegu
Po operacji biodra niezwykle ważna jest dalsza profilaktyka osteoporozy. Pomaga ona wzmocnić kości i zmniejszyć ryzyko kolejnych złamań. Podstawowe zasady profilaktyki obejmują:
Regularną aktywność fizyczną – spacery, ćwiczenia w wodzie, nordic walking,
Zbilansowaną dietę z odpowiednią ilością wapnia i witaminy D,
Suplementację zaleconą przez lekarza,
Rezygnację z palenia i nadmiaru alkoholu,
Regularne badania densytometryczne.
Dodatkowo warto zadbać o bezpieczeństwo w domu – stabilne oświetlenie, brak dywaników i progów, antypoślizgowe maty w łazience. Nawet drobne modyfikacje mogą zapobiec upadkom i ponownym złamaniom.
Rokowania po operacji biodra u osób z osteoporozą
Większość pacjentów odzyskuje samodzielność w ciągu kilku tygodni. Czas rehabilitacji zależy od wieku, kondycji i stopnia zaawansowania osteoporozy. Nowoczesne protezy biodra pozwalają utrzymać sprawność przez wiele lat, pod warunkiem konsekwentnego przestrzegania zaleceń.
Osoby, które kontynuują leczenie osteoporozy i dbają o ruch, odczuwają mniejszy ból i szybciej wracają do codziennych czynności. Operacja nie tylko poprawia jakość życia, ale także zapobiega unieruchomieniu, które może prowadzić do kolejnych powikłań zdrowotnych. Dla wielu pacjentów to również szansa na odzyskanie niezależności i pewności siebie, często utraconej po wcześniejszych złamaniach.
Osteoporoza a operacja biodra – najczęstsze pytania pacjentów
Czy osteoporoza zwiększa ryzyko powikłań po endoprotezoplastyce? Nieznacznie, jednak właściwe przygotowanie i zastosowanie odpowiedniego typu protezy minimalizują to ryzyko.
Czy po endoprotezie można prowadzić aktywny tryb życia? Tak. Zalecane są ćwiczenia o umiarkowanej intensywności, które nie przeciążają stawu, np. spacery lub jazda na rowerze stacjonarnym.
Osteoporoza a operacja biodra – podsumowanie
Osteoporoza nie przekreśla możliwości operacji biodra. Kluczem do sukcesu jest indywidualne przygotowanie, odpowiedni dobór protezy i konsekwentna rehabilitacja. Połączenie nowoczesnych metod chirurgicznych z leczeniem osteoporozy daje bardzo dobre efekty – pozwala odzyskać samodzielność, pewność ruchu i uniknąć dalszych złamań. Świadoma współpraca pacjenta z lekarzem, fizjoterapeutą i dietetykiem daje najlepsze wyniki, a odpowiednia profilaktyka wzmacnia efekty operacji na lata.
Bibliografia:
https://www.mayoclinic.org/diseases-conditions/osteoporosis/symptoms-causes/syc-20351968. [dostęp: 28.10.2025].
https://my.clevelandclinic.org/health/diseases/4443-osteoporosis. [dostęp: 28.10.2025].
Osteoporoza a operacja biodra – czy to możliwe? Czy jest to względne czy bezwzględne przeciwskazanie do zabiegu? Odpowiadamy we wpisie.

Natalia Dahlke
Koordynatorka pacjenta
+48 532 472 150
Pon-pt: 9.00 – 17.00

Informacja i rejestracja:
ortopedia.wroclaw@emc-sa.pl

Adres szpitala:
Centrum Ortopedii Zaawansowanej
ul. Pilczycka 144, 54-144 Wrocław

EuroMediCare to zabiegowy szpital specjalistyczny z przychodnią.
Od 2002 roku zapewnia pacjentom z Wrocławia, Dolnego Śląska i całej Polski nowoczesne, małoinwazyjne metody diagnostyczne i operacyjne.
Dysponuje czterema klimatyzowanymi salami operacyjnymi, endoskopowymi oraz działem diagnostyki obrazowej. Pacjenci szpitala przebywają w 1, 2 lub 3 – osobowych pokojach z łazienkami, TV i dostępem do Internetu.
